
 127299 г. Москва, ул. Приорова, д 10
127299 г. Москва, ул. Приорова, д 10
Остеомиелит кости у детей
- 1Клиническая картина
- 2Острый остеомиелит
- 3Хронический остеомиелит
- 4Гематогенный остеомиелит
- 5Экзогенный (посттравматический) остеомиелит
- 6Симптомы и признаки острого гематогенного остеомиелита у детей
- 7Местная форма
- 8Септико-пиемическая
- 9Септико-токсическая
- 10Причины остеомиелита
- 11Диагностика
- 11.1Рентгенография
- 11.2УЗИ
- 11.3Фистулография
- 12Осложнения
- 13Консервативное лечение
- 14Антибиотикотерапия
- 15Инфузионная терапия
- 16Симптоматическая терапия
- 17Хирургическое лечение
- 18Клинические рекомендации
Остеомиелит – инфекционное заболевание, сопровождающееся поражением костного мозга гнойного характера, склонное распространяться на все окружающие структуры: все слои кости и мягкие ткани. Преимущественно страдают длинные трубчатые кости, в особенности бедренные, большеберцовые, малоберцовые и плечевые. Но также возможно поражение нескольких или даже многих костей скелета одновременно. Чаще всего заболевание диагностируется в возрасте от 5 до 15 лет, но случаи возникновения у детей в возрасте до 1 года не являются редкостью. При этом мальчики заболевают в 2—3 раза чаще.

Одной из самых распространенных форм является гематогенный остеомиелит у детей, т. е. распространение инфекции с кровью из других очагов. В качестве таковых могут выступать даже миндалины, ссадины, пораженные кариесом зубы и т. д. Тем не менее у детей могут возникать и другие формы болезни. При этом важно как можно раньше диагностировать патологию, так как от этого напрямую зависит эффективность принятых мер, риск развития осложнений и прогноз.
Клиническая картина
Клинические проявления заболевания во многом зависят от формы и длительности его протекания, локализации очага поражения, типа возбудителя гнойного процесса. Поэтому они рознятся в достаточно широких пределах, что вызывает определенные трудности в диагностике и способно оттягивать момент выявления опасной патологии, а значит, и проведения соответствующего ситуации лечения.
По клиническому течению различают острый и хронический остеомиелит у детей. Отдельно выделяют атипичные формы протекания заболевания: абсцесс Броди, склерозирующий остеомиелит Гарре, альбуминозный Оллье. Все их объединяют под единым термином «первично хронический остеомиелит».
В зависимости от пути проникновения инфекции в кость различают:
-
гематогенный остеомиелит;
-
экзогенный (посттравматический) остеомиелит.
Непосредственно проявления заболевания во многом зависят от его формы, а также возраста больного и наличия сопутствующих патологий.
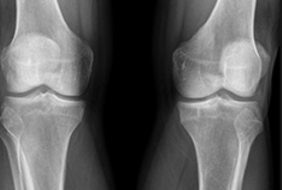
Острый остеомиелит
Для острого остеомиелита типично диффузное воспаление в костномозговом канале, склонное за короткое время распространяться на другие части кости и близлежащие мягкие ткани. Это сопровождается остеолизом, т. е. рассасыванием кости, следствием чего становится остеопороз. Ситуация усугубляется накоплением гноя, который проникает в близлежащие мягкие ткани, формируя гнойники и флегмону. При нарастании давления гнойных масс флегмона способна прорываться на поверхность тела, образуя свищ. Через него избыток экссудата отводится из организма, что сопровождается улучшением самочувствия.
При длительном течении остеомиелита участки кости в области поражения отмирают и отторгаются. Их называют секвестрами. Подобный процесс является признаком начала перехода заболевания в хроническую форму.
Острая инфекция кости сопровождается бурным началом с резким ухудшением общего состояния больного и развитием признаков интоксикации. После этого возникают местные симптомы.
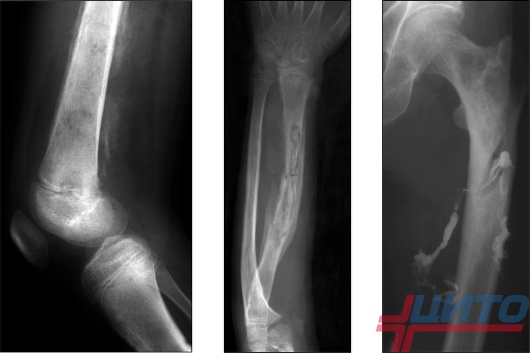
Хронический остеомиелит
В подавляющем большинстве случаев второй является следствием запущенного острого остеомиелита и развивается при сохранении симптомов больше 4—6 месяцев, хотя предпосылки для его возникновения закладываются уже спустя 0,5—1,5 месяца после начала воспалительного процесса.
При хроническом остеомиелите наблюдаются четко отграниченные от других тканей гнойники и секвестры. При этом в них есть специфические отверстия, посредством которых они сообщаются с мягкими тканями и свищами. Это сопряжено с прогрессированием остеопороза, остеосклероза, а также создает предпосылки для деформации кости.
Характеризуется чередованием периодом затухания симптомов (ремиссий) и обострений. Последние могут вызвать существенные физические нагрузки, присутствие инфекций в организме или ослабление защитных сил пациента в результате действия других факторов. Выраженность болей и системных реакций наименее выражена, причем после открытия свища состояние улучшается и практически нормализуется.
Переход инфекции в хроническую форму наблюдается у 10—30% детей. В таком случае обострения уже могут случаться и во взрослом возрасте.
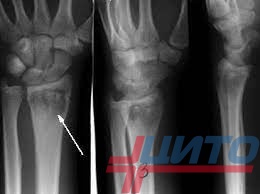
Гематогенный остеомиелит
Острый гематогенный остеомиелит у детей – самая часто диагностируемая форма заболевания. Он обусловлен заносом патогенных микроорганизмов в кость с кровью из имеющегося в организме очага инфекции (часто хронической). Он может возникать в любом возрасте, при этом около 30% больных составляют дети 1-го года жизни.
Развитие заболевания начинается с появления общих нарушений самочувствия:
-
повышение температуры до 39–40°C;
-
слабость;
-
рвота;
-
головная боль;
-
нарушение сознания.
У части детей может возникать гемолитическая желтуха, а также гипотония (мышечная слабость), тахикардия.
Боли в области поражения появляются через 1–2 дня и носят сверлящий, дёргающий характер. Они склонны набирать интенсивность при любом движении, что ограничивает подвижность больного. В поражённой конечности присутствуют симптомы местной воспалительной реакции:
-
отёк;
-
гиперемия;
-
местное повышение температуры.
Если происходит поражение всех слоёв кости и мягких тканей формируется свищевой ход. Сквозь него гной выходит наружу, что приводит к улучшению состояния пациента.
Хронический гематогенный остеомиелит у детей развивается после стихания острого воспаления. Подобное возможно в том числе после вскрытия гнойного очага и проведения терапии. В норме процессы репарации завершаются спустя 4—6 месяцев, но в ряде случаев все же остаются свищи и наблюдается образование гнойных масс. Подобному способствует:
-
задержка с началом проведения лечения;
-
ошибки в разработке тактики терапии, недостаточность ее продолжительности;
-
слабость иммунитета ребенка, обусловленная другими аутоиммунными, хроническими патологиями.

Экзогенный (посттравматический) остеомиелит
Развивается в результате проникновения инфекции в кость извне, например, в результате получения травмы, ранения, проведения хирургического вмешательства с нарушением правил асептики или же перехода гнойного процесса на кость с окружающих ее мягких тканей.
Симптоматика более сглаженная. Температура достигает 38°C, болезненность в области поражения менее выражена. Местно, помимо отечности и покраснения тканей, в ране появляется гной. В зависимости от размеров области поражения он может наблюдаться локально или распространяться на весь сегмент.
Симптомы и признаки острого гематогенного остеомиелита у детей
Клинические признаки острого гематогенного остеомиелита у детей определяются формой его протекания. Различают:
-
местную;
-
септико-пиемическую;
-
септико-токсическую.
Местная форма
Это наиболее легкая форма заболевания. В таком случае симптомы гематогенного остеомиелита у детей представлены в основном в виде местных нарушений, которые возникают после незначительного повышения температуры. Интенсивность болей, отечности и других местных признаков достигает максимума к 10—14 дню.
Септико-пиемическая
Отличается более тяжелым течением. Первые симптомы возникают уже через несколько часов после начала развития воспаления. Они заключаются в быстром подъеме температуры тела вплоть до 40 градусов, развития озноба, головных болей, рвоты. Это приводит к обезвоживанию и утрате аппетита. Не исключен бред и гемолитическая желтуха у детей.
Характерно быстрое присоединение и нарастание выраженности местных проявлений. Практически сразу возникают сильные боли, ограничивающие подвижность и заставляющие больного принять вынужденное положение тела. Это сопровождается активным нарастанием отека и появления флюктуации. Нередко возникает реактивный артрит в близлежащем к области поражения суставе.

Септико-токсическая
Наиболее тяжелая клиническая форма остеомиелита, отличающаяся молниеносным развитием. Заболевание дебютирует с септического шока, который склонен быстро прогрессировать. У больных наблюдаются судороги, потеря сознания, обездвиживающая слабость, выраженная сердечно-сосудистая недостаточность. На фоне этого резко снижается температура тела и артериальное давление. Для септико-токсической формы не типичны местные признаки, что существенно затрудняет диагностику.
Причины остеомиелита
Провоцировать развитие заболевания способны любые микроорганизмы, но чаще всего это обусловлено контаминацией аэробной гноеродной микрофлорой (стафилококками и стрептококками). Но главным возбудителем остеомиелита является золотистый стафилококк. Он высевается у 90% больных. Тем не менее поражение также могут вызывать стрептококки, пневмококки, синегнойная палочка и др.
Но даже у одного больного со временем состав микрофлоры в гнойном отделяемом может изменяться. Чаще это наблюдается при хроническом остеомиелите, что обусловлено присоединением к первоначальной инфекции других микроорганизмов, проникших в кость снаружи через свищевой ход.
Выделяют 4 пути инфицирования костных структур:
-
Гематогенный – патогенные микроорганизмы проникают в костный мозг с током крови из других тканей или органов. Поэтому он способен становиться следствием синусита, тонзиллита, пиодермии, инфицированных ран, кариеса зубов. Уязвимость каждой из костей скелета зависит от анатомических особенностей, питающих ее сосудов.
-
Контактный – инфекция распространяется на кость от смежного источника, что возможно при открытых травмах, глубоких абсцессах, других кожных и мягкотканых инфекциях.
-
Травматический – прямое проникновение патогенной микрофлоры в кость извне при проникающем ранении, открытом переломе, выполнении пункции костей или сустава.
-
После операции из-за проникновения инфекции за счет внедрения металлических стержней и других хирургических конструкций.
Возникновению гематогенного остеомиелита у детей способствуют:
-
хронические заболевания, в особенности инфекционного характера;
-
сахарный диабет;
-
соматические патологии;
-
выраженные переохлаждение;
-
любые реакции, приводящие к ухудшению работы иммунной системы.
Диагностика
Диагностика гематогенного остеомиелита у детей осуществляется ортопедом-травматологом. Детально собранный анамнез и особенности проявления заболевания в большинстве случаев позволяют заподозрить инфицирование костных структур патогенной микрофлорой. При экзогенном остеомиелите диагностика осуществляется быстрее, поскольку еще на этапе сбора анамнеза выявляются предпосылки для развития воспалительного процесса в кости.
Диагностика острого гематогенного остеомиелита у детей производится посредством применения инструментальных методов. Но пациенты должны понимать, что лучевая диагностика становятся информативной лишь с 7-го дня от начала заболевания, когда процесс охватывает непосредственно костную ткань. Таким образом, больным назначаются:
Рентгенография
При остеомиелите становится информативной только спустя 2 недели от начала заболевания. Первым значимым и довольно специфичным признаком является периостит (воспаление надкостницы), что отображается в качестве линейной тени вблизи кортикального слоя кости. Ранее наблюдается утолщение, деформация мягких тканей, но эти признаки неспецифичны. Сроки развития периостита зависят от возраста ребенка: чем младше больной, тем раньше он возникает. Позднее вокруг очагов деструкции кости появляются признаки остеосклероза, что сопровождается образованием новых деструктивных очагов. Через 2—4 месяца на снимках можно обнаружить секвестры, что является признаком хронического остеомиелита. В таком случае полость в кости окружается зоной остеосклероза, а непосредственно костномозговой канал сужен или даже не визуализируется.УЗИ
Используется на более ранних стадиях, чем рентгенография. Позволяет обнаружить косвенные признаки воспалительного процесса в мягких тканях, а позднее выявить периостит.
МРТ. Является методом ранней диагностики, так как позволяет выявить даже незначительные изменения в мягкотканых структурах. При использовании контрастирования можно установить характер нарушения кровоснабжения в кости и мягких тканях.
Фистулография
Чаще проводится при наличии хронического остеомиелита для уточнения локализации свищей и секвестров. Метод предполагает тугое заполнение свищей рентгенконтрастным средством с последующим выполнением рентгенографии. В результате на полученных снимках четко виден ход, размер свища и при отсутствии выраженных склеротических изменений в кости визуализируются секвестры. Возможно использование во время операции.
Дополнительно проводят остеопункцию и экспрессбактериоскопию костномозгового дендрита. Метод позволяет определить причину развития гнойного процесса и подобрать наиболее эффективный антибактериальный препарат.
Дифференциальная диагностика остеомиелита у детей осуществляется с:
-
острым ревматизмом;
-
флегмоной мягких тканей;
-
переломами;
-
глубоким лимфаденитом;
-
костно-суставным туберкулезом.
Осложнения
Осложнения гематогенного остеомиелита у детей наблюдаются редко, но несвоевременно начатое лечение или проведенное в недостаточном объеме способно стать одной из весомых причин их развития. Остеомиелит, локализующийся в области суставов, способен спровоцировать гнойный артрит. Это заболевание, помимо сильных болей и ограничения подвижности сустава, может приводить к формированию контрактур. Подобное накладывает тяжелые и стойкие ограничения подвижности вплоть до полного отсутствия движений в суставе.
Любой вид патологии так же может привести к развитию вторичных заболеваний:
-
гнойный перикардит;
-
деструктивная пневмония;
-
абсцессы;
-
амилоидоз почек.
Также возможно развитие сепсиса – чрезвычайно опасное летальным исходом инфекционное заражение крови, приводящее к поражению всех внутренних органов.
Консервативное лечение
Консервативная терапия обязательно назначается в качестве первого этапа лечения гематогенного остеомиелита у детей. Она проводится в условиях стационара и базируется на 3-х основных принципах:
-
улучшение общего состояния пациента за счет устранения интоксикации, усиления иммунного ответа;
-
воздействие на возбудителя гнойного процесса;
-
тщательная санация местного очага.
В острый период назначается антибактериальная, инфузионная и симптоматическая терапии. Конкретные препараты подбираются строго индивидуально для каждого больного.
После перехода воспалительного процесса в подострую стадию пациентам показана иммуностимулирующая терапия, продолжение десенсибилизирующей, антибиотикотерапии. Также назначаются сеансы УВЧ и белковая диета. При необходимости проводится курс гормонотерапии.
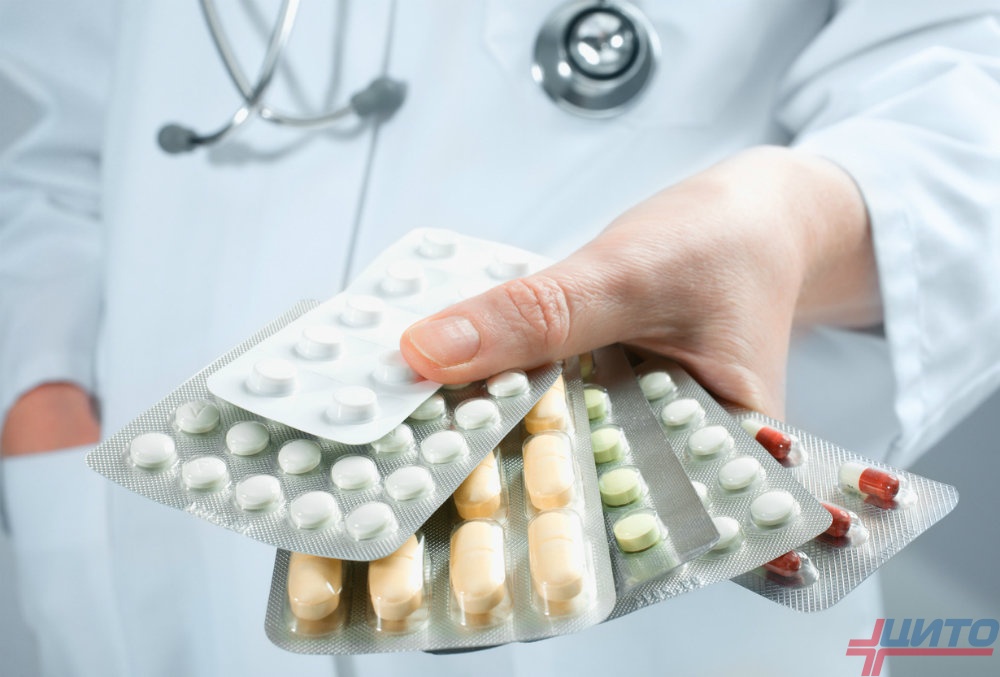
Антибиотикотерапия
Поскольку основным возбудителем заболевания является золотистый стафилококк, изначально назначаются высокоактивные по отношению к этой бактерии антибиотики. Первоначально их вводят внутривенно или внутримышечно в течение 10—14 дней. После получения результатов бактериологического исследования антибиотик при необходимости может быть заменен на тот, к которому обнаружена максимальная чувствительность у патогена.
Вторым этапом антибактериальной терапии является назначение пероральных средств в форме таблеток, капсул или суспензии. Длительность курса подбирается персонально и может достигать 3—4 недель.
Антибиотики вводятся и местно в форме растворов. Это позволяет добиться высокой концентрации препаратов непосредственно в области воспаления. В качестве таковых выбирают средства, не использующиеся в системной терапии. Это дополняют введением специфических бактериофагов и растворов антисептиков.
Если был поздно диагностирован острый гематогенный остеомиелит у детей, лечение включает несколько антибиотиков, в том числе активными в отношении множественно-резистентных штаммов бактерий. Дополнительно назначают препараты, содержащие метронидазол.

Инфузионная терапия
Поскольку заболевание сопровождается интоксикацией организма, пациентам назначаются дезинтоксикационная и иммуностимулирующая терапия. В зависимости от клинической картины и результатов лабораторной диагностики это может предполагать введение:
-
антистафилококкового γ-глобулина, плазмы;
-
кристаллоидных растворов;
-
заменителей крови;
-
иммуноглобулинов и иммуностимуляторов;
-
препаратов пуриновых и пиримидиновых производных.
Симптоматическая терапия
Больным назначаются лекарственные средства, способствующие устранению основных, беспокоящих их симптомов. Это способствует улучшению самочувствия и облегчает течение заболевания. С этой целью могут использоваться:
-
обезболивающие;
-
жаропонижающие;
-
противоотечные препараты и пр.
Хирургическое лечение
Показаниями к проведению операции являются:
-
образование секвестра;
-
присутствие остеомиелитической полости в кости;
-
формирование свища;
-
рецидивы хронического остеомиелита с развитием местных симптомов и нарушением функции пораженной конечности;
-
возникновение патологических изменений во внутренних органах из-за прогрессирования заболевания;
-
озлокачествление тканей в области свищевого хода.
Особенно важно проведение операции при хроническом остеомиелите у детей, поскольку он не способен самостоятельно переходить в фазу восстановления.
Хирургическое лечение выполняется при нормализации состояния пациента в острой фазе или в стадию ремиссии при хроническом остеомиелите. Методы оперативного вмешательства зависят от стадии заболевания. Но всегда изначально проводится санация гнойно-некротического очага с полным удалением всех нежизнеспособных тканей, а вторым этапом при необходимости проводят восстановительные манипуляции на костных структурах и мягких тканях.

Сегодня основными из них являются:
-
Вскрытие и дренирование – первый этап хирургического лечения. Гнойник вскрывают до образования свища, промывают антибактериальными растворами. Также операция предполагает перфорацию кости в 2—3 зонах, что обеспечивает доступ к костномозговому каналу. Это не только обеспечивает возможность вводить лекарственные средства непосредственно в очаг воспаления, удалить из него избыток гнойных масс, продуктов распада, но и устранить чрезмерное внутрикостное давление. В результате удается снизить вероятность дальнейшего некроза кости, а также улучшить общее самочувствие больного за счет уменьшения интоксикации и снизить выраженность болевого синдрома.
-
Севестрэктомия - выполняется при хроническом остеомиелите. Подразумевает удаление отмерших фрагментов кости из секвестральной коробки. Для этого пораженную кость трепанируют или выполняют резекцию стенок имеющейся в ней полости по типу ладьевидного уплощения. Свищи иссекаются, а все образовавшиеся полости промываются антибактериальными растворами.
-
Артротомия – используется при гнойном артрите, когда удалить гной и некротические массы с помощью пункции невозможно. Разрез выполняют в проекции пораженного сустава. После получения доступа к нему, его полость промывается растворами с антибиотиками.
При посттравматическом остеомиелите в ходе хирургического вмешательства удаляются ранее установленные металлоконструкции, если они использовались для лечения переломов различных локализаций или других заболеваний опорно-двигательного аппарата.
При развитии осложнений, таких как деформации и укорочение конечности, нарушение функций сустава, возможно использование костной пластики или вмешательств на суставах, но только после полной санации очага нагноения.
После завершения операции конечность обязательно иммобилизуют. В зависимости от сложности ситуации для этого могут использоваться не только гипсы, ортезы, полимерные бинты, но и устройства для внешней фиксации.
Клинические рекомендации
По завершении лечения острого гематогенного остеомиелита у детей клинические рекомендации предполагают проведение физическое, психологической и социальной реабилитации. Особое внимание уделяется устранению очагов дремлющей инфекции в организме. С этой целью проводят:
-
общеукрепляющее лечение;
-
ЛФК;
-
сеансы массажа.
При проведении долечивания в амбулаторных условиях пациентам иногда назначаются физиотерапевтические процедуры (электрофорез с антибиотиками, диатермию). Также клинические рекомендации в таких случаях предполагают проведение курса иммунизации стафилококковой вакциной.
Ограничение физических нагрузок требуется в течение нескольких месяцев, что зависит от тяжести перенесенного заболевания и проведенного хирургического вмешательства. Оно может достигать 3-х месяцев. Также важно избегать переохлаждения, инфекций, травм.
После острого гематогенного остеомиелита дети подлежат диспансеризации в течение 2 лет. При поражении эпифиза кости она продлевается до 5 лет. Контрольные обследования проводят спустя 1, 3, 6, 12, 18 и 24 месяца после выписки.
Соблюдение клинических рекомендаций при гематогенном остеомиелите у детей позволяет максимально быстро восстановиться, вернуться к привычному образу жизни и избежать развития осложнений, как и хронизации гнойного процесса.
Популярные вопросы
Какие кости поражает остеомиелит?
Причины остеомиелита кости у детей
и посетите наше
отделение
127299 г. Москва , ул. Приорова, д 10
ФГБУ Нмиц ТО им. Н. Н. Приорова, отделение детской костной патологии и подростковой ортопедии № 11



