
 127299 г. Москва, ул. Приорова, д 10
127299 г. Москва, ул. Приорова, д 10
Острый гематогенный остеомиелит
Острый гематогенный остеомиелит это воспаление в костном мозге, становящееся следствием проникновения в него гноеродных бактерий с током крови из других очагов инфекции. При этом наблюдается поражение всех элементов кости, надкостницы, образование гнойников в прилегающих к ней тканях, а также существует вероятность распространения инфекции по организму с образованием абсцессов в печени, почках, селезенке, головном мозге, развитием гнойной пневмонии и плеврита, а также сепсиса. Таким образом, заболевание представляет серьезную опасность. Но при своевременно начатом и адекватно проведенном лечении его можно полностью устранить без возникновения нежелательных последствий.

Чаще всего диагностируется острый гематогенный остеомиелит у детей старше 5 лет. Это во многом обусловлено особенностями анатомии костей и уязвимостью иммунной системы. Мальчики болеют в 2—3 раза чаще, чем девочки. Тем не менее заболевание может возникать и у взрослых людей, хотя подобное наблюдается редко.
Наиболее часто поражаются длинные трубчатые кости: плечевые, бедренные, большеберцовые.
Симптомы и признаки
Для острого гематогенного остеомиелита характерно внезапное начало с быстрым появлением и нарастанием выраженности симптомов. У больных наблюдается повышение температуры тела разной степени выраженности от 37 до 40 °С. Также возникают признаки интоксикации, т. е. озноб, снижение аппетита, рвота, головные боли.
Местные симптомы острого гематогенного остеомиелита заключаются в возникновении в области поражения:
-
покраснения;
-
отечности;
-
повышения температуры мягких тканей;
-
болей;
-
нарушений функций.
Уже через 2—3 дня от начала развития заболевания признаки острого гематогенного остеомиелита достигают максимума, а пораженная конечность сильно отекает, в результате чего она существенно увеличивается в объемах и практически утрачивает функциональность.
При распространении инфекции в мягкие ткани в них образуется гнойник, размеры которого постепенно увеличивается. Впоследствии может формироваться свищ, что обеспечивает отхождение гноя наружу. Подобное сопровождается умеренным улучшением самочувствия.
Нередко у детей симптомы острого гематогенного остеомиелита дополняются развитием гнойного артрита.
Клиническая картина во многом зависит от формы протекания патологии. Это:
-
местная или местноочаговая;
-
септико-пиемическая;
-
токсическая.
Местная форма характерна для детей старшего возраста. Она считается наиболее легкой, проще всего диагностируется и поддается лечению. Для нее типично возникновение местных симптомов со стороны пораженной конечности. При этом общее состояние больного обычно нарушается незначительно. Чаще всего наблюдается температура в рамках 37—38°С.
Для септико-пиемической формы типично более острое начало с резкого развития лихорадки до 39—40°С, озноба, интоксикации, выраженной слабости, появления сильной боли в пораженной конечности и ограничения ее функциональности. Очень часто быстро формируется много разрозненных гнойных очагов в кости, а затем инфекция стремительно распространяется по организму.
Токсическая форма отличается наиболее тяжелым течением. Для нее типично быстрое развитие септического шока из-за множественного поражения костей и внутренних органов. В подобных ситуациях существует высокий риск летального исхода спустя 2—3 дня после появления ранних признаков острого гематогенного остеомиелита. Местные признаки часто не успевают проявиться из-за бурного течения заболевания.
Ранние симптомы острого гематогенного остеомиелита у детей способны прятаться под личиной банального ушиба, растяжения связок и пр. В подобных случаях состояние больного изначально остается удовлетворительным, что приводит к тому, что лечение назначают с большим запозданием, последствия чего могут быть фатальными.
Диагностика
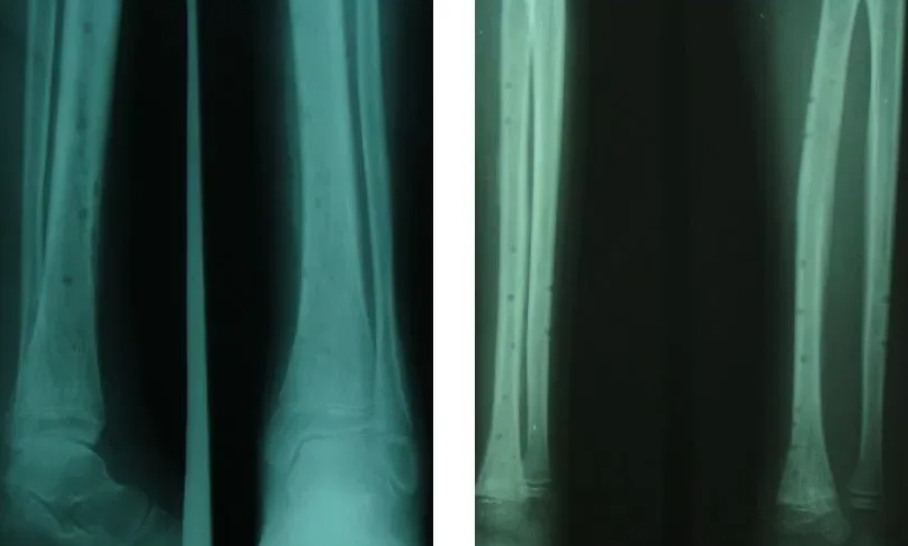
Ранняя диагностика острого гематогенного остеомиелита осуществляется травматологом-ортопедом. Врач путем мягкой, предельно аккуратной пальпации и максимально легкой перкуссии выявляет грани зоны болезненности, которую затем обследуют рентгенологически. Снимки делают в 2-х проекциях.
На начальных этапах развития воспалительного процесса рентгенологические признаки острого гематогенного остеомиелита неспецифичны. Можно обратить внимание на утолщение мягких тканей, пропадание межмышечных прослоек и разделения между жировой прослойкой и мышцей. Явные свидетельства, указывающие на гнойный процесс, зачастую возникают с 3-й недели течения заболевания (у детей младшего возраста – через 1 неделю). Признаками остеомиелита выступают:
-
очаговый остеопороз;
-
неравномерность структуры кости;
-
присутствие небольших теней с расплывчатыми границами, которые по очертаниям напоминают секвестры;
-
отслойка надкостницы.
-
межмышечной флегмоной;
-
нагноившейся гематомой;
-
ревматизмом;
-
туберкулезом костей;
-
онкологическими заболеваниями костей, в частности саркомой Юинга, остеогенной саркомой.
Наиболее достоверными признаками острого гематогенного остеомиелита являются периостальная реакция и мелкогнездный остеопороз.
Для подтверждения диагноза проводят пункцию мягких тканей и кости, а полученный материал направляют на цитологическое и бактериологическое исследование. Процедуру проводят в стерильных условиях. Если в ходе ее проведения будет обнаружен гной, в дальнейшем точку пункции используют для проведения хирургического вмешательства. Кроме диагностического значения, пункция играет еще и лечебную роль. Она позволяет уменьшить выраженность болей, ввести непосредственно в очаг воспаления растворы антибиотиков и тем самым минимизировать риск развития остеонекроза.
Все диагностические процедуры следует провести как можно раньше после обращения больного за медицинской помощью. Оптимально – в течение 3—4 часов.

Лечение
Лечение острого гематогенного остеомиелита осуществляется в стационаре. При этом преследуются следующие основные принципы:
-
уничтожение возбудителя заболевания;
-
восстановление гомеостаза и дезинтоксикация;
-
санация области поражения.
Антибиотикотерапия
Для уничтожения патогенной микрофлоры назначается антибиотикотерапия. Изначально показаны препараты против золотистого стафилококка, так как именно он в 90% случаев является причиной развития гнойного процесса в костях. После проведения лабораторных анализов и точного определения вида возбудителя и его чувствительности к различным антибиотикам, при отсутствии положительных изменений заменяют препарат на тот, к которому наблюдается наивысшая восприимчивость патогена. Выбранные антибиотики вводят внутривенно, а также местно.
При лечении острого гематогенного остеомиелита у детей так же обязательно проводится массивная антибиотикотерапия, но препараты подбирают с учетом возраста больного.
Продолжительность антибактериальной терапии зависит от формы болезни. Ее обязательно продолжают до полной элиминации патогенов. В противном случае существует высокий риск перехода остеомиелита в хроническую форму. Таким образом, продолжительность антибиотикотерапии нередко составляет 25—30 дней.

Коррекция гомеостаза и дезинтоксикация
Поскольку острый гематогенный остеомиелит сопровождается выраженными симптомами интоксикации, обязательно назначается инфузионная терапия индивидуально подобранными препаратами. Это позволяет восстановить диурез и вывести из организма токсины и продукты распада.
Также пациентам могут назначаться соответствующие возрасту:
-
обезболивающие;
-
жаропонижающие;
-
антигистаминные;
-
сосудорасширяющие;
-
кортикостероидные;
-
реологические средства.
Для снижения выраженности тканевой гипоксии пациентам может назначаться оксигенотерапия. Она осуществляется через носовой катетер на фоне проводимой медикаментозной терапии. Дополнительно могут вводиться антиоксиданты, в основном представленные витаминами, а также ингибиторы протеолиза, сердечные гликозиды и пр.

Местное лечение острого гематогенного остеомиелита
Местное лечение изначально заключается во введении непосредственно в пораженную кость половины дневной дозы подобранного антибиотика. Его вводят вместе с новокаином через специальные, фиксированные в области поражения иглы. После этого растворы антибактериальных препаратов продолжают вводить капельно в течение 2—3 недель, регулярно контролируя эффективность проводимой терапии.
Раз в 5—7 дней проводят забор образца из очага поражения и осуществляют его бактериологическое исследование.
В определенных ситуациях применяют пункции с промыванием области поражения антибиотиками или проточный лаваж. Это позволяет минимально травмировать ткани и при этом добиваться высокой концентрации препаратов в центре воспалительного очага. Но подобные процедуры применяются только при наличии веских показаний. Если после нее воспаление не уменьшается, в тот же день требуется выполнить декомпрессивную остеоперфорацию.
Хирургическое лечение
Основной метод хирургического лечения острого гематогенного остеомиелита – остеоперфорация. Показаниями к ее проведению являются:
-
получение в ходе пункции пораженной кости гноя или гнойно-геморрагической жидкости;
-
отсутствие положительных изменений в состоянии больного спустя 2 суток после проведения лечебно-диагностической пункции, усиление болей и отечности тканей, признаки распространения инфекции на сустав.
Своевременное проведение операции при остром гематогенном остеомиелите является залогом успешного выздоровления и снижения до минимума риска развития опасных осложнений. Ее объем зависит от стадии заболевания, величины зоны поражения и ее локализации. Не последнее значение имеет возраст больного.
Хирургическое лечение острого гематогенного остеомиелита проводится после получения положительной динамики течения воспалительного процесса на фоне проведения местной и системной медикаментозной терапии. Во внимание принимают показатели ЧСС, артериального давления, результаты общего анализа крови, объем диуреза и др.
Суть остеоперфорации заключается в обнажении кости в области максимальной болезненности. При этом разрез выполняют с учетом анатомических особенностей так, чтобы не повредить сосудисто-нервный пучок. Первоначально рассекают надкостницу, получая прямой доступ к кости. С помощью дрели и специальных фрез высверливают 3 отверстия минимальной величины (2—4 мм). Если зона поражения протяженная, выполняют второй аналогичный разрез и перфорацию кости.
Через полученные отверстия дренирую костномозговой канал с применением растворов антисептиков и местных анестетиков. Оперативное вмешательство заканчивают после выделения крови из отверстий в кости. В них вводят резиновые дренажи, закрывают рану, накладывают редкие швы.
Если у пациента сформировалась межмышечная флегмона, ее вскрывают и промывают антисептиками, антибиотиками.
Вся операция проводится под наркозом, а после ее окончания на конечность накладывают гипс, обеспечивая ее надежную иммобилизацию. После хирургического вмешательства показано продолжение ранее начатой медикаментозной терапии, в том числе с введением препаратов в область поражения. Послеоперационную рану регулярно промывают и удаляют отделяемое до тех пор, пока в нем остаются примеси гноя или серозно-геморрагического компонента. В среднем дренирование продолжают в течение 7—10 дней, иммобилизация – 2—3 недели.
Оперативное лечение острого гематогенного остеомиелита у детей осуществляется тем же способом. Но после выздоровления они подлежат диспансерному учету на протяжении 2—5 лет.
Своевременно начатая антибактериальная терапия и вовремя проведенная остеоперфорация позволяет остановить патологический процесс и добиться быстрого восстановления нормальной структуры кости. Но если лечение будет начато поздно или будет проведено в недостаточном объеме, т. е. без выполнения остеоперфорации или декомпрессивной операции, остеомиелит часто провоцирует тотальный некроз кости, образование множественных секвестров и переход патологии в хроническую форму.
Популярные вопросы
Какие осложнения бывают при остром гематогенном остеомиелите?
Острый гематогенный остеомиелит мкб 10
Чем опасен острый гематогенный остеомиелит у детей?
и посетите наше
отделение
127299 г. Москва , ул. Приорова, д 10
ФГБУ Нмиц ТО им. Н. Н. Приорова, отделение детской костной патологии и подростковой ортопедии № 11



