
 127299 г. Москва, ул. Приорова, д 10
127299 г. Москва, ул. Приорова, д 10
Деформация грудной клетки
Деформация грудной клетки – разнообразные по интенсивности изменения формы грудной клетки, возникающие вследствие нарушения конфигурации, структуры ее костно-мышечного аппарата на фоне действия тех или иных факторов. Подобное ухудшает опорную функцию грудной клетки и препятствует ее нормальной подвижности. Но также данные отклонения от нормы чреваты формированием эстетических дефектов, что подчас гораздо больше волнует больных, особенно при врожденной деформации. В таких случаях признаки нарушения возникают еще в детском или подростковом возрасте, провоцируя возникновение психосоциальных проблем. В результате появляются комплексы, замкнутость, апатия, отсутствие желания заниматься спортом и т. д.
Тем не менее косметический недостаток – не единственная проблема, которую создают различные типы деформаций. Они так же способны вызывать повышение механического давления на органы грудной полости, в частности легкие и сердце, тем самым вызывая разной степени тяжести нарушения в их работе. Поэтому подобные изменения требуют обследования и при выявлении показаний соответствующего лечения.

Виды деформации грудной клетки
Грудная клетка образована грудиной, сочлененной с ребрами. Они в свою очередь вторым концом соединяются с телами позвонков. Костный каркас покрывают мышцы, что в комплексе обеспечивает надежную защиту внутренних органов от повреждений. Размер грудной клетки зависит от пола, возраста, конституции, а также образа жизни человека. В норме она имеет плоскую, цилиндрическую или коническую форму.
Наличие деформации обуславливает возникновение разной протяженность вогнутых или выпуклых дефектов, их сочетаний. Подобное, как правило, видно невооруженным глазом. А потому заметить признаки отклонения от нормы могут как родные или врачи при осмотре по другому поводу, так и сам больной.
Все нарушения этой группы делят на 2 группы:
- Врожденные – являются изолированной патологией, связанной с генетическими нарушениями развития костной и хрящевой ткани, или симптомом других различных синдромов, пороков развития ребер, грудины, грудных мышц. Точные причины врожденных нарушений такого рода еще неизвестны, но большинство специалистов сходиться на наследственной их природе.
- Приобретенные – возникают в течении жизни вследствие отрицательного влияния внешних факторов, перенесения тяжелых заболеваний.
Врожденная деформация грудной клетки может диагностироваться в течении первого года жизни малыша или же позднее. Чаще всего подобные изменения выявляются в периоды активного роста ребенка: в 5—6, 8—10, 13—15 лет. Но если изначально они маловыраженные, то по мере роста скелета прогрессируют, повышая вероятность развития осложнений. Но если в детском возрасте лечение не было проведено, врожденная деформация сохраняется и может быть скорректирована уже у взрослых. К их числу относятся:
-
воронкообразная;
-
килевидная;
-
комбинированная деформация;
-
более редкие пороки развития, вызывающие вторичное искривление ребер, грудины.
Приобретенные типы деформации грудной клетки в клинической практике встречаются чаще. Они наиболее характерны для подростков и особенно взрослых. При этом их опасность не меньшая, чем у врожденных, и находится в прямой зависимости от глубины недостатка.
Воронкообразная деформация
Это наиболее распространенный вид подобной патологии, который еще называют «грудью сапожника». Именно он диагностируется у 80% детей с подобными врожденными аномалиями. Воронкообразная деформация грудной клетки заключается в проваливании грудины и передней грудной стенки внутрь. На фоне этого формируется углубление в груди разного размера, формы и глубины.
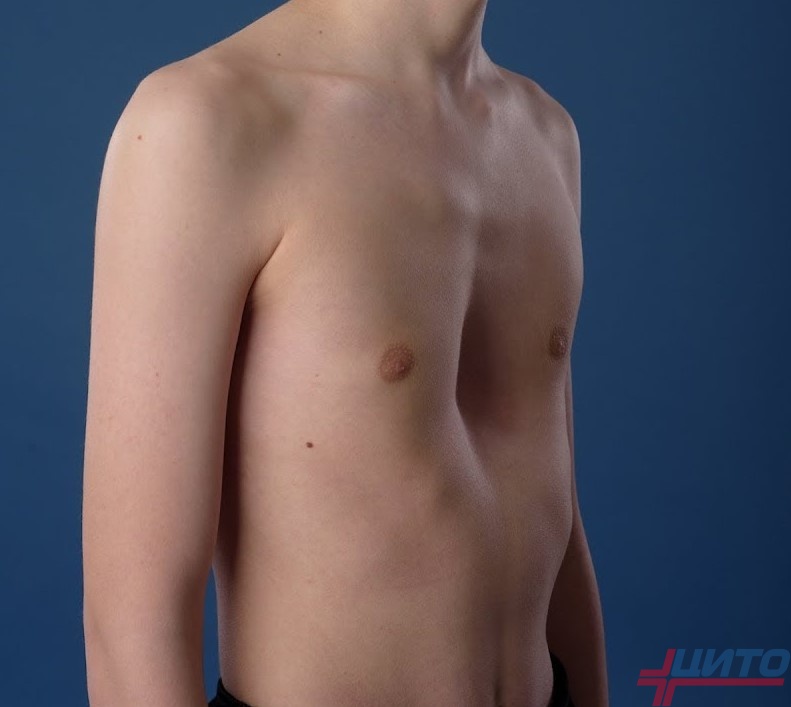
В четверти случаев она имеет наследственный характер, что позволяет предполагать генетически обусловленные изменения в структуре хрящей, дисплазию соединительной ткани. Также она нередко диагностируется у пациентов с синдромом Морфана, нейрофиброматозом. При этом мальчики в 6 раз чаще, чем девочки страдают от этой патологии.
В зависимости от формы и глубины впадины различают следующие типы деформации:
-
чашеобразный – в большинстве случаев симметричный локальный дефект, который в основном встречается в нижней части грудины;
-
блюдцеобразный – крупное по площади западение, растянутое по всей передней поверхности грудной клетки (может быть симметричным или асимметричным);
-
поперечный – дефект имеет преимущественно горизонтальную направленность и зачастую находится ниже грудины;
-
эксцентричный – углубление локализуется слева или справа от срединной линии тела;
-
Гранд-Каньон – глубокий дефект в виде канала, сопряженный с высоким риском развития осложнений.
Западение грудины любого типа способно вызывать снижение объема грудной полости, что создает предпосылки для смещения и сдавления находящихся в ней структур. Подобное неизбежно провоцирует нарушения в их функционировании. В первую очередь страдают сердце и легкие, что приводит к:
-
смещению и повороту сердца;
-
пролапсу митрального клапана;
-
расширению корня аорты;
-
снижению объема легких, росту потребления кислорода.
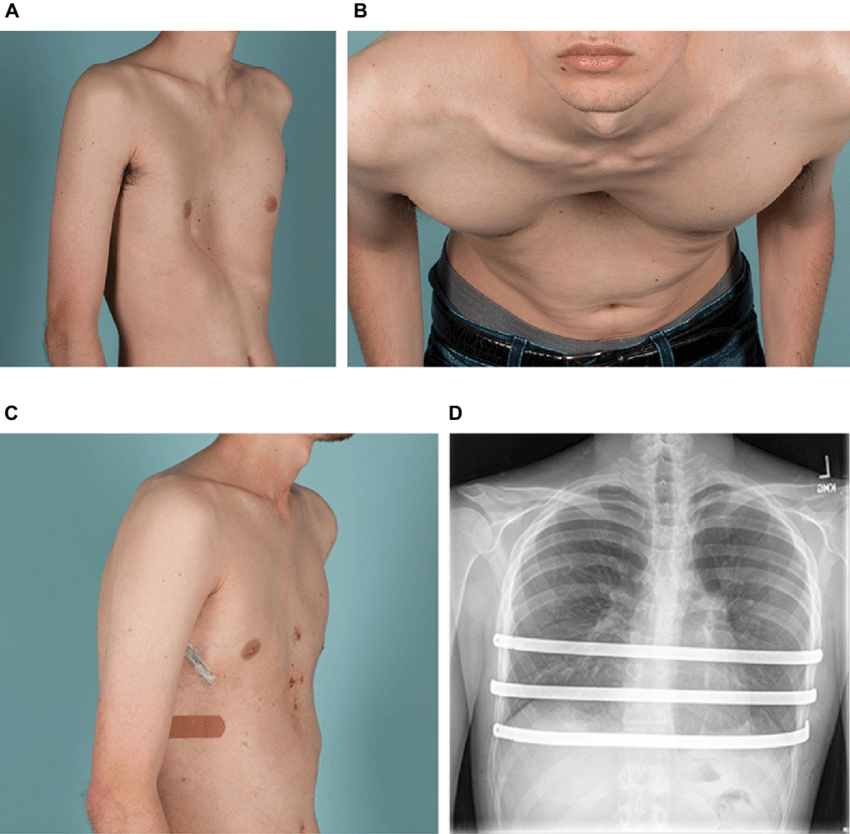
Выраженность отклонений от нормы зависит от степени изменений. У малышей раннего возраста внешние проявления, как правило, малозаметны. Можно обратить внимание на проваливание ребер и грудины в момент вдоха. Но с течением времени углубление склонно увеличиваться, особенно в периоды активного роста скелета. Это протекает с появлением болей в груди, затруднений дыхания, одышки.
Изменения могут становиться причиной замедления физического развития, возникновения других расстройств. Если не провести лечение патологии в детском возрасте, она фиксируется и отравляет жизнь человеку уже во взрослой жизни.
Килевидная деформация
Килевидная деформация грудной клетки диагностируется гораздо реже, чем воронкообразная (у 6—20% больных). При ней происходит формирование в области грудины выступа в виде киля, выдающегося наружу на разное расстояние. Это происходит на фоне чрезмерного разрастания реберных хрящей (чаще 5—7 ребер) и создает существенный косметический дефект.
В отличие от воронкообразной деформации, это сопряжено с увеличением объема грудной клетки, особенно в переднезаднем направлении. Поэтому органы не сдавливаются, а напротив получают чрезмерную свободу. В результате часто наблюдается смещение сердца, растяжение фиксирующих его тканей. На фоне этого оно приобретает каплеобразную форму. Подобные изменения так же сказываются на его функции. Поэтому могут наблюдаться одышка, повышенная утомляемость, учащение сердцебиения, особенно на фоне физических нагрузок. Иногда это сопровождается развитием бронхиальной астмы. Но эти изменения не настолько существенны, как при воронкообразной деформации.
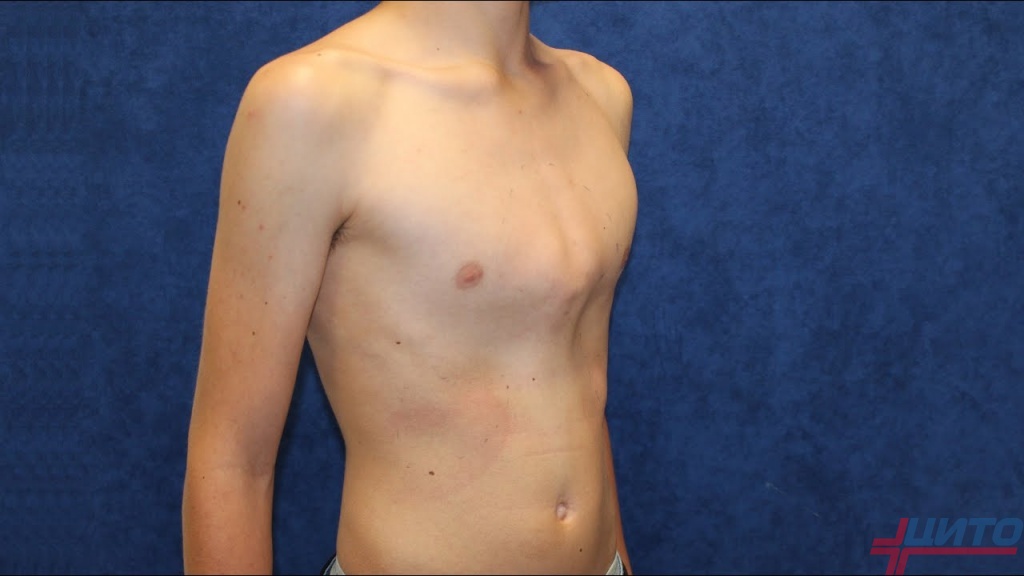
Килевидная деформация может быть как симметричной, так и асимметричной. Грудина может смещаться вниз и вперед, выгибаться в одной из третей или же оставаться практически неизменной, а деформация формируется вследствие искривления реберных хрящей вперед.
При симметричной деформации лечение проще. Если же изменения асимметричны хирургическое вмешательство сложнее и требует более тщательного планирования, поскольку дефект не только расположен в стороне от центральной линии тела, но и способен вызывать поворот грудины с западением одной части и выпиранием второй.
Другие пороки развития, сопровождающиеся деформацией грудной клетки
Ряд аномалий развития способно провоцировать вторичное искривление грудной клетки. Они встречаются довольно редко. Поэтому на их долю приходится не более 2% от всех врожденных деформаций такого рода. Основными из них являются:
-
синдром Поланда;
-
расщелина грудины;
-
синдром Куррарино-Сильвермана (комбинированная деформация).
Крайне редко рождаются дети с синдромом Жене. Еще до недавнего времени они умирали вскоре после появления на свет. Но сегодня сразу же проведенная операция позволяет сохранить жизнь части детей с такой патологией.
Синдром Поланда
Синдром Поланда – врожденный порок, заключающийся в недоразвитии грудной стенки. При нем наблюдается отсутствие большой, малой грудной мышцы, ребер, отсутствие или недоразвитие ребер, молочных желез. Иногда это сопровождается искажениями формы руки или кисти. Он в 3 раза чаще диагностируется у мальчиков.
Причины развития синдрома Поланда еще точно не установлены. Но имеющиеся отклонения от нормы провоцируют искажение формы грудной клетки. Это вызывает косметический дефект разной выраженности. Иногда подобное сопровождается выбуханием легкого при кашле или плаче, дыхательными нарушениями. При серьезных отклонениях от нормы со стороны мышечного корсета переносимость физических нагрузок ухудшается.
Врожденная расщелина грудины
Расщелина грудины может быть полной или частичной. Второй вариант порока развития встречается гораздо чаще. Подобное не сопровождается выраженными симптомами, кроме эстетического недостатка, но создает угрозу для жизни ребенка. Только в отдельных случаях у пациентов с таким пороком наблюдаются респираторные нарушения. Они обусловлены парадоксальными движениями грудины.
Расщепление грудины, призванной выполнять защитную функцию, приводит к тому, что сердце и/или крупные магистральные сосуды оказываются непосредственно под поверхностью кожи. Поэтому они могут быть легко травмированы.
Синдром Куррарино-Сильвермана
Это очень редкая патология, обусловленная преждевременным закрытием зон роста грудины. В результате наблюдается формирование самых сложных деформаций, так как грудина прекращает расти, когда остальные части скелета продолжают свой рост. Она искривляется в разных плоскостях и нескольких местах одновременно. Внешне это проявляется образованием выпирающей борозды в верхней части и вогнутости в средней и нижней трети.
Нарушение приводит к искривлению позвоночного столба: кифозу или кифосколиозу. Иногда синдром Куррарино-Сильвермана сочетается с врожденными пороками сердца.

Приобретенные деформации
Многие внешние факторы способны спровоцировать изменения конфигурации грудной клетки. В первую очередь это прямые сильные удары в грудь, в частности при дорожно-транспортных катастрофах и т. д. Также они могут возникать после проведения хирургических вмешательств, в особенности на сердце.
Но кроме откровенно травмирующих воздействий, причины способны крыться в перенесении ряда заболеваний:
-
рахит;
-
сирингомиелия;
-
остеомиелит;
-
заболевания легких и плевры;
-
искривления позвоночника.
Приобретенные деформации бывают: ладьевидными, бочкообразными, паралитическими. Это зависит от характера протекающих в организме изменений.
Рахит
Рахит типичен для детей раннего возраста. Это обменное нарушение, вызываемое дефицитом витамина D. Это вызывает снижение прочности костей, что и создает предпосылки для искажения формы грудной клетки. Сегодня рахит является редкостью, особенно запущенный. Это стало возможно благодаря ранней диагностике отклонений от нормы и активной профилактике недостатка витамина D у детей.
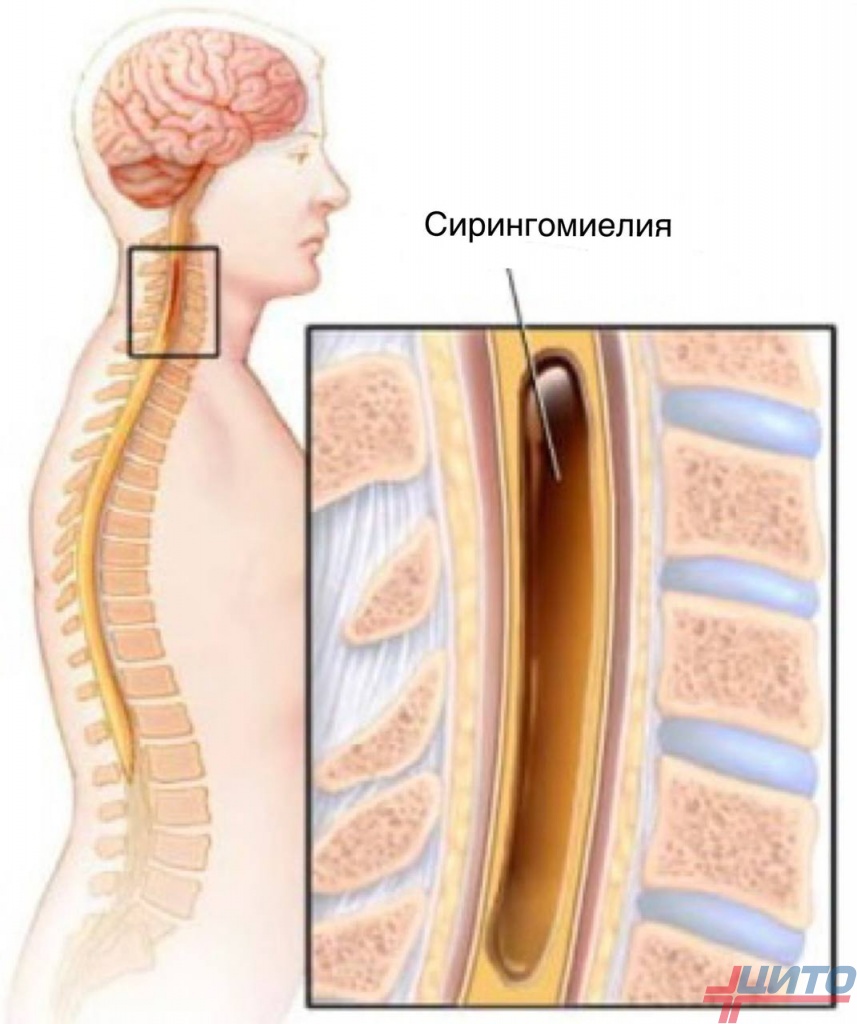
Сирингомиелия
Это заболевание спинного мозга, при котором в нем формируется полость с жидкостью. Она возникает в результате нарушения эмбриогенеза, травмы спинного мозга при родах или в течение жизни. Хотя на первый взгляд прямая связь между спинным мозгом и грудной клеткой отсутствует, это опасное нарушение способно вызывать уродующие деформации костей груди.
Поскольку киста оказывает давление на нервные структуры, ухудшается передача нервных импульсов к соответствующим мышцам. В результате их тонус снижается, и они оказываются неспособными поддерживать опорные структуры в анатомически правильном положении. Поэтому на поздних этапах сирингомиелии наблюдаются разной тяжести искривления позвоночника, что деформирует грудь. Это обычно сопряжено с образованием ладьевидного углубления.
Остеомиелит
Остеомиелит – грозное инфекционно-воспалительное заболевание костей, сопровождающееся образование гнойных масс и некротическими процессами. Он может развиваться в результате распространения патогенных микроорганизмов из других очагов внутри организма без прямой травмы или же при переломах, когда патогенная микрофлора получает возможность попасть в кость непосредственно из внешней среды.
Чаще всего остеомиелит поражает кости конечностей, но так же могут страдать и ребра. Повышает риск их поражения инфекционные заболевания легких и плевры, особенно сопряженные с отделением гноя. В результате отмирания части костной ткани одного или нескольких ребер они утрачивают свои опорные функции, что и вызывает искажение формы грудной клетки.
Очень важно как можно раньше диагностировать остеомиелит и начать антибиотикотерапию, так как это заболевание чревато опаснейшими осложнениями. Первыми его симптомами является лихорадка вплоть до 39—40°, боль, гиперемия, отечность в проекции инфицированного участка кости. При таких проявления следует немедленно обратиться к доктору.
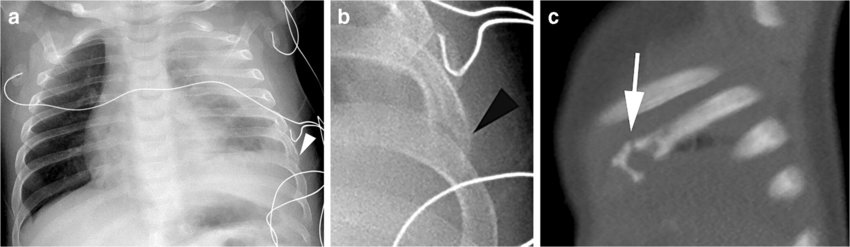
Заболевания легких и плевры
Многие болезни легких способны стать первопричиной искривления груди. Среди них особая роль отводиться туберкулезу. Это инфекционное заболевание все еще широко распространено и часто диагностируется не только у асоциальных личностей, но и у обеспеченных людей, следящих за своим здоровьем. Его коварность состоит в длительном бессимптомном течении. А потому к моменту обнаружения туберкулез уже нередко провоцирует серьезные изменения в легочной ткани.
Также, изначально поразив легкие, туберкулез склонен распространяться по организму и вызывать поражение костей. Нередко страдают грудина, ребра и т. д. В таких ситуациях клиническая картина процесс аналогична симптоматике остеомиелита, но признаки менее выражены. Характерно незначительное повышение температуры, припухлость, болезненность в области поражения.
В качестве первопричины деформации грудной клетки могут выступать и:
-
Эмфизема легких – нередко сопутствует обструктивным заболеваниям, в частности бронхиальной астме, или может развиваться изолированно. Для нее типично увеличение объема легких в результате их перенаполнения воздухом. Это приводит к необратимым нарушениями в стенках альвеол (мельчайшие составляющие легких), что провоцирует увеличение объема легких и, соответственно, грудной клетки. Вследствие подобных изменений она приобретает бочкообразную форму.
-
Заболевания легких и плевры, при которых происходят обширные фиброзные изменения в них. Пневмония, COVID-19 и многие прочие болезни способны провоцировать замещение нормальной легочной паренхимы соединительнотканными элементами. Они не только не способны выполнять дыхательную функцию, но и занимают меньшее место. Это вызывает уменьшение размеров легких, вследствие чего грудная клетка так же уменьшается, уплощается в переднезаднем и боковом направлении, приобретая паралитический тип. Дополнительно наблюдаются расширение межреберных промежутков, яркое выделение ключиц.
Искривления позвоночника
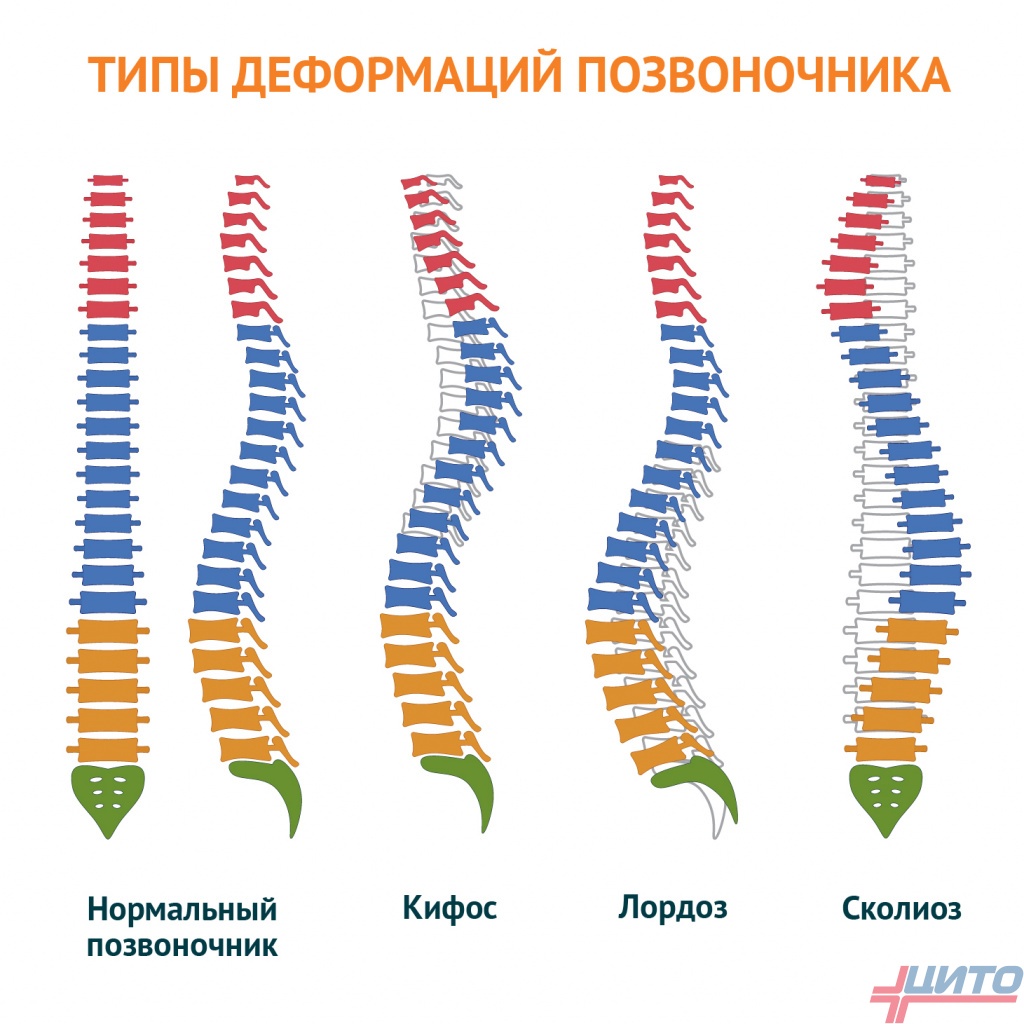
Грубые нарушения в позвоночном столбе оказывают серьезное влияние на весь организм и грудную клетку в том числе. Чаще всего ее деформации вызывают кифоз и кифосколиоз. В таких случаях происходит усугубление естественного изгиба позвоночника в грудном отделе, из-за чего возникает сутулость, а со временем формируется горб. При кифосколиозе это дополняется ротацией (поворотом) позвонков относительно своей оси и их смещением относительно центральной линии. Подобное провоцирует изменения в положении всех структур грудной клетки, в том числе тяжелые.
Диагностика
При обнаружении внешних признаков изменений больных направляют на консультацию к травматологу-ортопеду. Специалист проводит осмотр с применением методов пальпации и обязательно опрашивает пациента на предмет давности формирования деформации, особенностей ее развития, наличия других симптомов, например, кашля, одышки, болей, повышенной утомляемости. Затем больного направляют на рентгенологическое исследование и компьютерную томографию (КТ).
По сделанным рентгеновским снимкам удается вычислить индекс Гижицкой, который чаще всего используется для определения степени деформации грудной клетки при ее западении. Его рассчитывают, как отношение наименьшего размера между грудиной и расположенным на том же уровне телом позвонка к аналогичному максимальному размеру. Соответственно, диагностируют:
-
Деформацию грудной клетки 1 степени – индекс Гижицкой равен или более 0,7. Это сопровождается слабовыраженным внешним дефектом, отсутствием нарушений респираторной и кардиальной функции.
-
Деформацию грудной клетки 2 степени – индекс составляет 0,5—0,7. Характерны выраженные косметические недостатки, при физической активности возникает одышка, учащенное сердцебиение.
-
Деформацию грудной клетки 3 степени – индекс равен 0,5 или менее. Типично для грубых изменений, при которых дефект носит обезображивающий характер, а одышка и тахикардия присутствуют даже в состоянии покоя.
Если рентген при деформация грудной клетки дает общие сведения о степени патологических изменений, то КТ позволяет не только уточнить данные, но и составить трехмерную модель грудной клетки больного. Это дает возможность максимально точно спланировать ход лечения и учесть все возможные нюансы. При КТ с высокой детализацией определяются все имеющиеся костные дефекты, степень смещения органов средостения, сердца, признаки сдавления легкого.
При наличии кардиореспираторных симптомов обязательно дополнительно проводятся:
-
УЗИ сердца;
-
ЭКГ;
-
спирография.
Иногда для детализации изменений в мягкотканых структурах назначается МРТ.
Лечение деформации грудной клетки
Характер лечения зависит от причины и типа деформации. При врожденных патологиях и наличии показаний пациентам рекомендуют хирургическое вмешательство. На сегодняшний день это единственный эффективный способ устранения воронкообразной, килевидной деформации, пороков развития. В некоторых случаях при килевидной форме груди рекомендуется длительное ношение специальных давящих брейсов, но они не всегда обеспечивают получение желаемого результата.
При приобретенных деформациях лечение изначально направлено на устранение причины их развития. Затем при необходимости проводится хирургическая коррекция формы грудной клетки в соответствии с ее типом: западение или выпирание.
Неопровержимыми показаниями к операции при деформации грудной клетки являются:
-
деформации 2—3 степени;
-
склонность к быстрому прогрессированию изменений;
-
скованность дыхательных движений;
-
сдавление, смещение сердца;
-
выраженное снижение показателей, полученных в ходе спирографии.
Но также оперативное вмешательство может проводиться пациентам, сильно желающим избавиться от косметического дефекта.
Операция при воронкообразной деформации
Разработано порядка 100 различных методик коррекции деформации грудной клетки этого типа. Все они подразумевают мобилизацию грудинно-реберного комплекса и его стабилизацию в заданном положении.
Сегодня в медицинской практике используются преимущественно малоинвазивные методы. Их неоспоримыми преимуществами является снижение степени травматизации тканей, уменьшение кровопотери, отличный косметический эффект, легкость и быстрота протекания восстановительного периода.
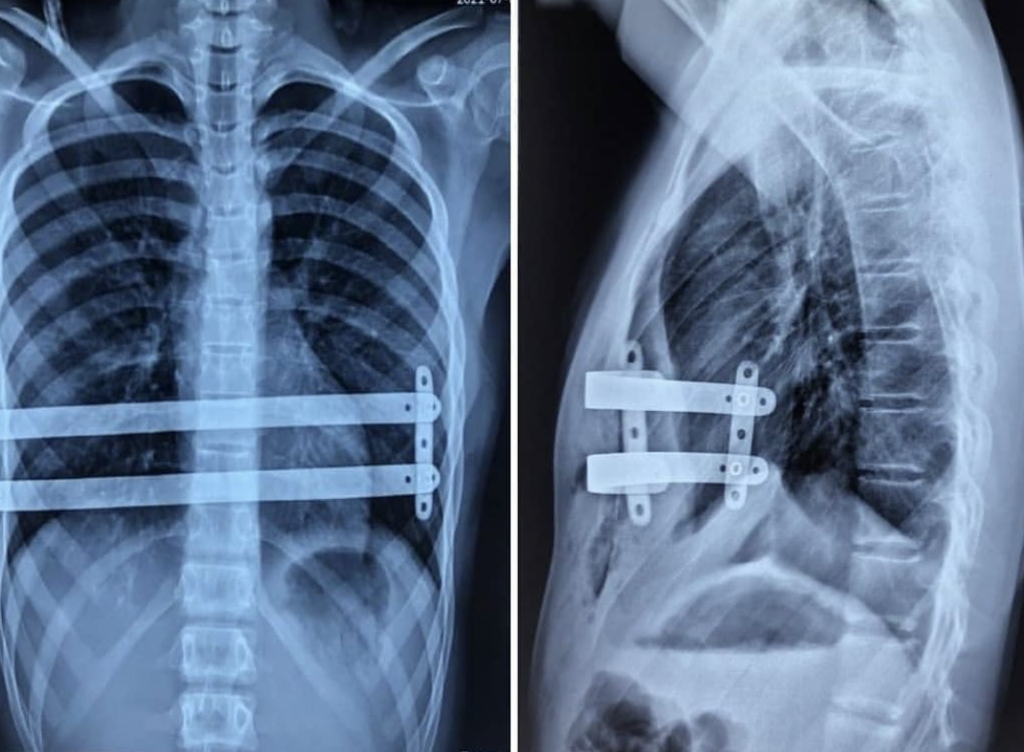
Чаще всего используется метод Насса. Это малоинвазивная операция, заключающаяся в установке в месте локализации дефекта титановой пластины. Огромным преимуществом методики является простота проведения. Ее суть состоит в:
-
выполнении разрезов с двух сторон грудной клетки;
-
надрезании грудных мышц в местах их крепления;
-
введении металлического протеза, которому заранее придана форма грудины;
-
наложение внутренних и внешних косметических швов.
Сегодня продолжаются изыскания более совершенного, чем метод Насса способа коррекции воронкообразной деформации. Это связано с тем, что через 3—4 года требуется повторное хирургическое вмешательство для удаления ранее установленных пластин.
Уже на следующий день после оперативного вмешательства пациент может самостоятельно передвигаться. Выписка из стационара в большинстве случаев осуществляется в течение недели. Но активные физические нагрузки рекомендуется отложить на 3 месяца. Организм полностью восстанавливается примерно за полгода. Для укрепления мышечного корсета и нормального физического развития пациентам рекомендуется плавание, ЛФК.

Операция Насса малотравматична и подразумевает ремоделирование грудной клетки без удаления хрящей, костных структур. Установленный фиксатор довольно быстро перестает ощущаться. Но в детском возрасте процедура переносится хуже. Поэтому ее стараются проводить уже в пубертатном периоде, хотя при наличии показаний хирургическое вмешательство этого типа может быть выполнено с 6 лет.
Операция при килевидной деформации
Искривления такого рода редко провоцируют значимые респираторные и кардиологические отклонения. Поэтому хирургия применяется в основном по эстетическим причинам.
Основными методами, использующимися при килевидной деформации, являются:
-
Метод Марка Равича – заключается в удалении измененных хрящей в сочетании с поперечным иссечением части грудины. Для этого под грудной мышцей выполняют продольный разрез, отсекают мышцы в местах их фиксации и проводят резекцию в требующемся объеме. Оставшиеся ткани закрепляют в нужном положении швами.
-
Метод Абрамсона – миниинвазивная операция, осуществляемая через 2 минимальных по размеру разреза тканей на боковых поверхностях грудной клетки. Сквозь разрез вводится металлическая пластина, выполняющая функцию фиксатора. Он оказывает давление на хрящевые структуры и выравнивает форму грудины. Спустя несколько лет пластина удаляется хирургическим путем.
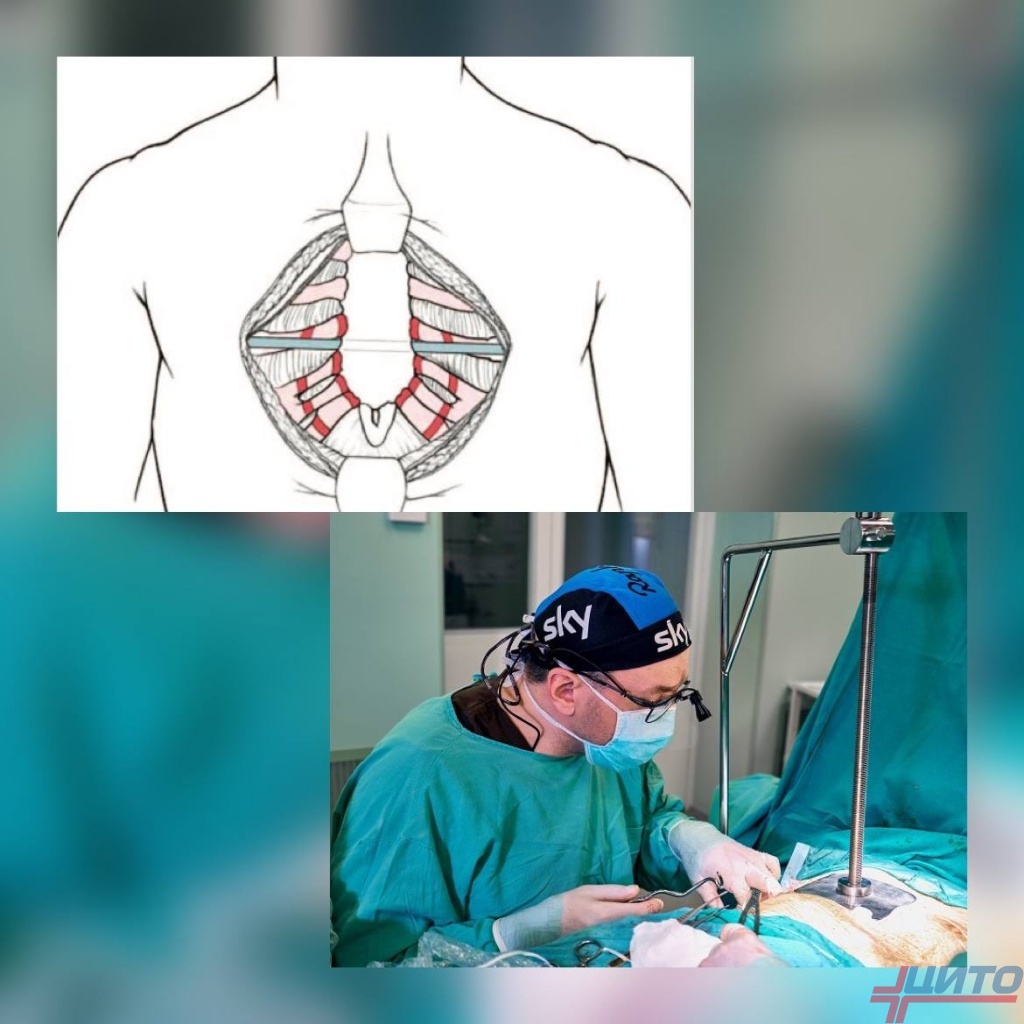
Операции при пороках развития
При выявлении врожденных пороков развития хирургическое вмешательство может выполняться как для устранения функциональных нарушений со стороны внутренних органов, так и для ликвидации косметических недостатков. Тактика операции во многом зависит от выраженности имеющихся отклонений от нормы.
При синдроме Поланда преимущественно проводится имплантация реберных аутотрансплантатов. При отсутствии мышц их замещают перемещенным со спины фрагментом широчайшей мышцей.
При расщелинах грудины операцию стараются провести в максимально сжатые сроки после диагностики порока. Если возможно, ее выполняют на 1-м году жизни. В таком случае достаточно сшивания дефекта по всей зоне расхождения половинок грудины. В более позднем возрасте требуется более сложное вмешательство с иссечением части грудины и последующим сопоставлением оставшихся фрагментов. Таким образом хирург старается создать максимально близкую к норме форму.
При комбинированных деформациях операции редко дают идеальный косметический эффект. Более того часто они противопоказаны из-за наличия других пороков развития. Если же провести хирургическое вмешательство здоровье пациента позволяет, выполняют резекции деформированных реберных хрящей, поперечную клиновидную стернотомию. После этого вводят титановые импланты и фиксируют их.
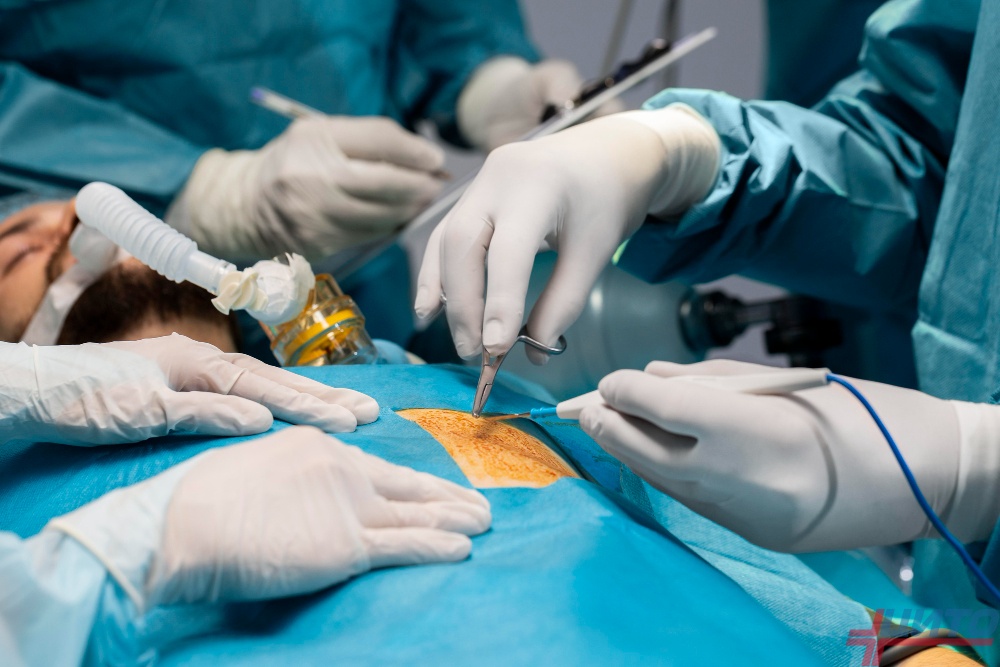
Таким образом, существует достаточно много вариантов деформации грудной клетки. Каждая из них по-разному влияет на организм. Но единственным способом устранить любую из них является операция. В каждом случае тактика хирургического вмешательства определяется индивидуально. Но всегда предпочтение отдают малоинвазивным методикам, дающим хороший косметический результат и позволяющим восстановиться в кратчайшие сроки.
Популярные вопросы
Деформация грудной клетки у подростка как исправить?
Причины деформации грудной клетки
Что будет при деформации грудной клетки?
и посетите наше
отделение
127299 г. Москва , ул. Приорова, д 10
ФГБУ Нмиц ТО им. Н. Н. Приорова, отделение детской костной патологии и подростковой ортопедии № 11



