127299 г. Москва, ул. Приорова, д 10
127299 г. Москва, ул. Приорова, д 10
Воронкообразная деформация грудной клетки
- 1Причины и механизмы развития
- 2Клиническая картина и возможные осложнения
- 3Диагностика
- 3.1Осмотр и сбор анамнеза
- 3.2Рентгенография грудной клетки
- 3.3Компьютерная томография (КТ)
- 3.4Эхокардиография и функциональные легочные тесты
- 4Подходы к лечению
- 5Реабилитация и прогноз
- 6Профилактика и важность раннего обращения
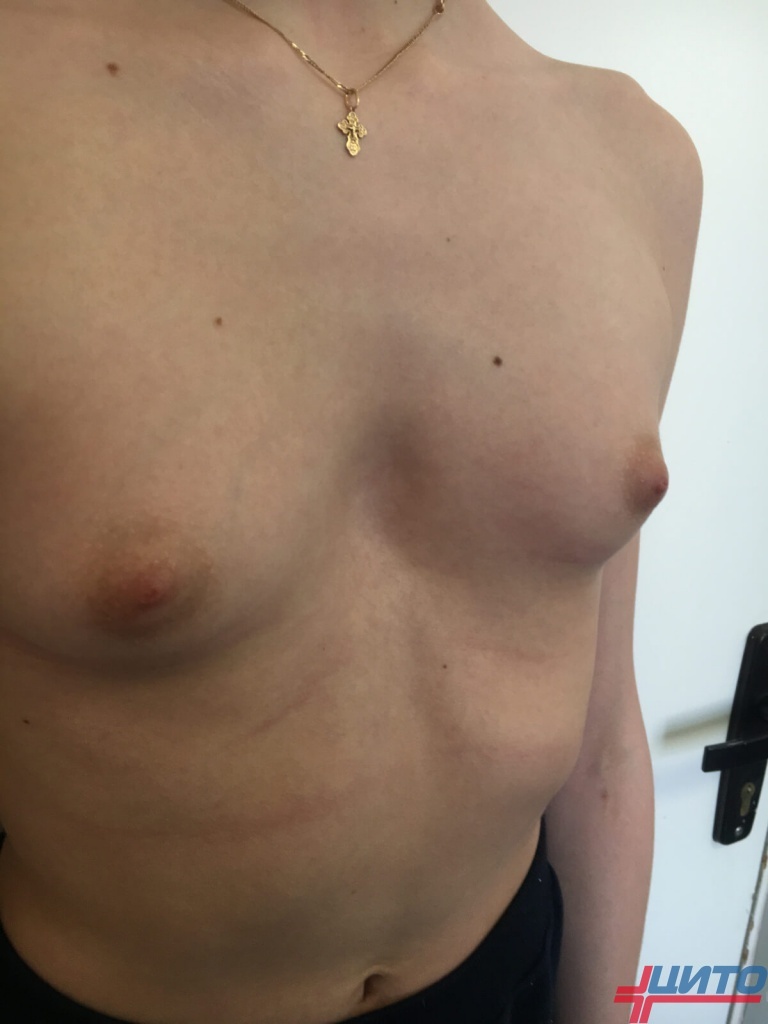
Воронкообразная деформация грудной клетки (pectus excavatum) представляет собой одно из самых распространенных врожденных нарушений структуры передней стенки грудной полости. Эта патология характеризуется заметным внутренним прогибом грудины и реберных хрящей, формируя углубление в центральной части груди, напоминающее воронку. Деформация обычно становится видима уже в раннем детском возрасте и может прогрессировать с возрастом. Усиление визуальных и функциональных последствий деформации может приводить к значительным эстетическим неудобствам и физиологическим ограничениям, оказывающим влияние на общее качество жизни. Нарушения внешнего вида часто вызывают психологический дискомфорт и социальные адаптационные проблемы, в то время как физиологические ограничения могут включать затрудненное дыхание и снижение физической выносливости, что особенно заметно при физических нагрузках. Эти проблемы требуют комплексного подхода в диагностике и лечении, направленного на минимизацию осложнений и улучшение функционального состояния пациента.
Причины и механизмы развития
Генетические факторы:
Воронкообразная деформация грудной клетки может иметь генетическую основу в 25–40% случаев. Исследования выявили наличие специфических мутаций и генетических маркеров, которые связаны с аномальным формированием костных и хрящевых структур. Например, мутации в генах, отвечающих за синтез и регуляцию коллагена, могут привести к неправильному развитию соединительной ткани, что и вызывает изменения в строении грудной клетки. Наследственный характер этой патологии подразумевает повышенный риск ее появления у детей, если у родителей имеется подобное состояние.
Нарушения развития хрящей и соединительной ткани:
Ключевой патогенетический механизм воронкообразной деформации заключается в дисбалансе роста хрящей, соединяющих ребра и грудину. Это происходит из-за аномалий в процессе роста рёберных хрящей, которые начинают чрезмерно удлиняться и тянуть за собой грудину внутрь, формируя характерную воронку. Такие изменения могут быть связаны с нарушением метаболизма коллагена, который является основным компонентом хрящевой и костной ткани. Дефекты в структуре или функции коллагена могут привести к недостаточной устойчивости и эластичности хрящей, что и вызывает деформацию.
Системные заболевания скелета и соединительной ткани:
В некоторых случаях воронкообразная деформация является частью более обширных системных расстройств, таких как синдром Марфана или синдром Элерса-Данлоса. Эти заболевания характеризуются глобальными нарушениями в строении и функции соединительной ткани. Синдром Марфана, например, включает широкий спектр проявлений, от сердечно-сосудистых до офтальмологических, и часто сопровождается деформациями скелета, включая грудную клетку. Синдром Элерса-Данлоса, с другой стороны, вызывает повышенную растяжимость кожи и суставов, а также слабость кровеносных сосудов и внутренних органов, что также может способствовать развитию воронкообразной деформации. В обоих случаях нарушения в структуре коллагена играют ключевую роль в патогенезе деформации.
Эти заболевания требуют комплексного подхода к лечению, включая мониторинг и коррекцию со стороны различных специалистов. Это необходимо для того, чтобы уменьшить возможные осложнения и обеспечить наилучшее возможное качество жизни пациентов.
Клиническая картина и возможные осложнения
Эстетические аспекты
Одним из наиболее очевидных проявлений воронкообразной деформации грудной клетки является вдавление центральной части грудной стенки. Степень деформации может значительно варьироваться от легко заметной впадины до глубокой и широкой углубленной области, что может вызвать значительный косметический дискомфорт и социальную неуверенность. У детей и подростков, а также у взрослых, такое состояние может привести к серьезным психологическим проблемам, включая пониженную самооценку и социальную изоляцию. Визуальный аспект деформации часто становится причиной стеснения и развития комплексов, особенно в период полового созревания, когда внешний вид играет значительную роль в формировании личности.
Функциональные нарушения
Функциональные последствия воронкообразной деформации грудной клетки зависят от глубины и ширины деформации, а также от того, как эта деформация влияет на внутренние органы. Влияние на дыхательную и сердечно-сосудистую системы может быть следующим:
-
Затрудненное дыхание. Нарушение нормальной архитектуры грудной клетки может привести к ограничению полной экспансии легких, что особенно заметно при физической нагрузке. Это состояние может вызывать одышку, быструю утомляемость и уменьшение общей физической выносливости.
-
Стеснение в груди и нехватка воздуха. Пациенты могут испытывать ощущение тесноты или давления в грудной клетке, что усугубляется стрессом, физической активностью или даже глубокими вдохами.
-
Сердечные симптомы. Воронкообразная деформация может оказывать давление на сердце, смещая его и изменяя его нормальное положение в грудной клетке. Это может вызывать учащенное сердцебиение, перебои в работе сердца (экстрасистолию) и даже боли в области сердца, которые иногда ошибочно принимают за сердечные.
-
Усталость и снижение спортивной производительности. Физическая активность может быть ограничена из-за уменьшения эффективности дыхания и сердечной нагрузки, что влияет на общую выносливость и способность заниматься спортом.
Важно отметить, что не у всех пациентов наблюдаются серьезные функциональные нарушения, однако даже умеренные деформации могут значительно влиять на общее физическое и эмоциональное состояние человека. Ранняя диагностика и адекватное лечение могут помочь минимизировать эти эффекты и улучшить качество жизни пациентов.
Диагностика
Диагностика воронкообразной деформации грудной клетки начинается с тщательного сбора анамнеза и физического осмотра, за которым следуют специализированные диагностические тесты.
Осмотр и сбор анамнеза
Первым шагом является обращение к специалисту по ортопедии или торакальной хирургии. Врач проводит визуальный осмотр грудной клетки, чтобы оценить степень вдавления и его влияние на общую форму грудной клетки. Он также выслушивает жалобы пациента, которые могут включать дыхательные проблемы или боли в груди. Важной частью диагностики является анализ семейного анамнеза, так как это может указывать на наследственный характер заболевания. Врач также исследует возможные сопутствующие патологии, которые могут усугублять симптомы или быть связаны с основным заболеванием.
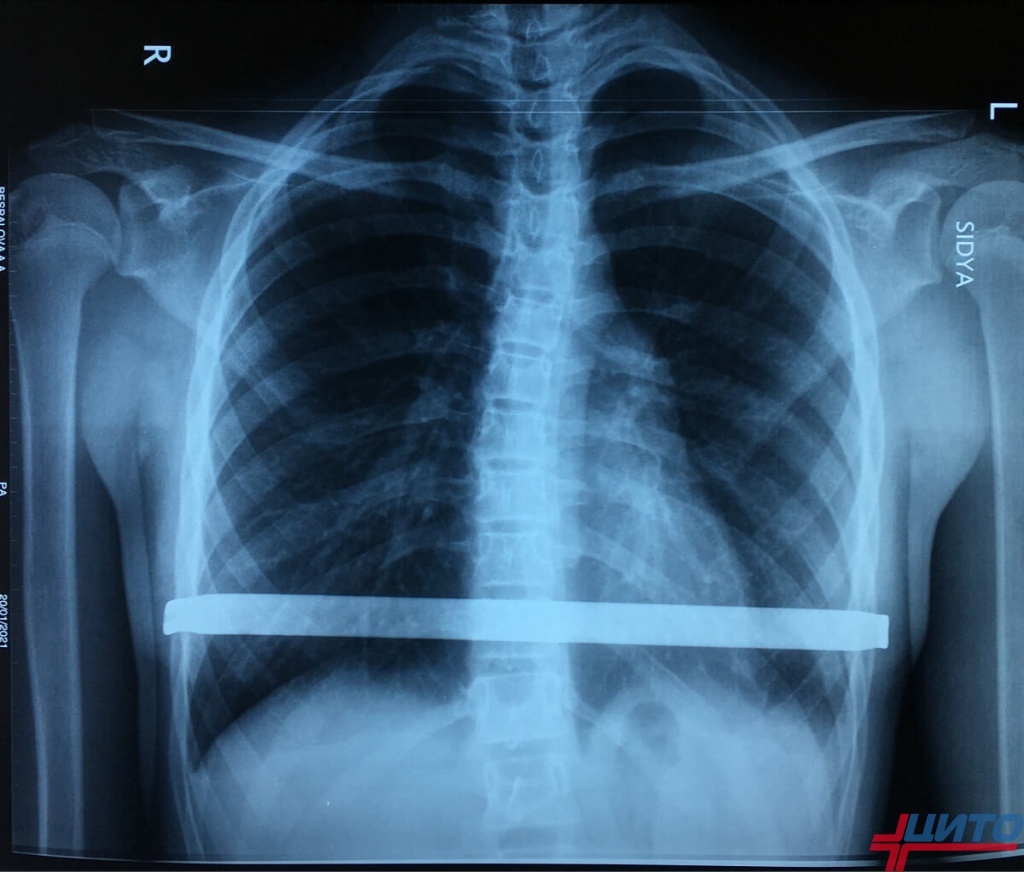
Рентгенография грудной клетки
Рентгеновские снимки грудной клетки используются для оценки глубины деформации и ее влияния на внутренние органы. Снимок позволяет визуализировать положение сердца и легких, что важно для определения степени сдавления этих органов деформированной грудиной. Этот метод помогает врачу определить, нуждаются ли пациенты в дополнительных обследованиях или немедленном лечении.
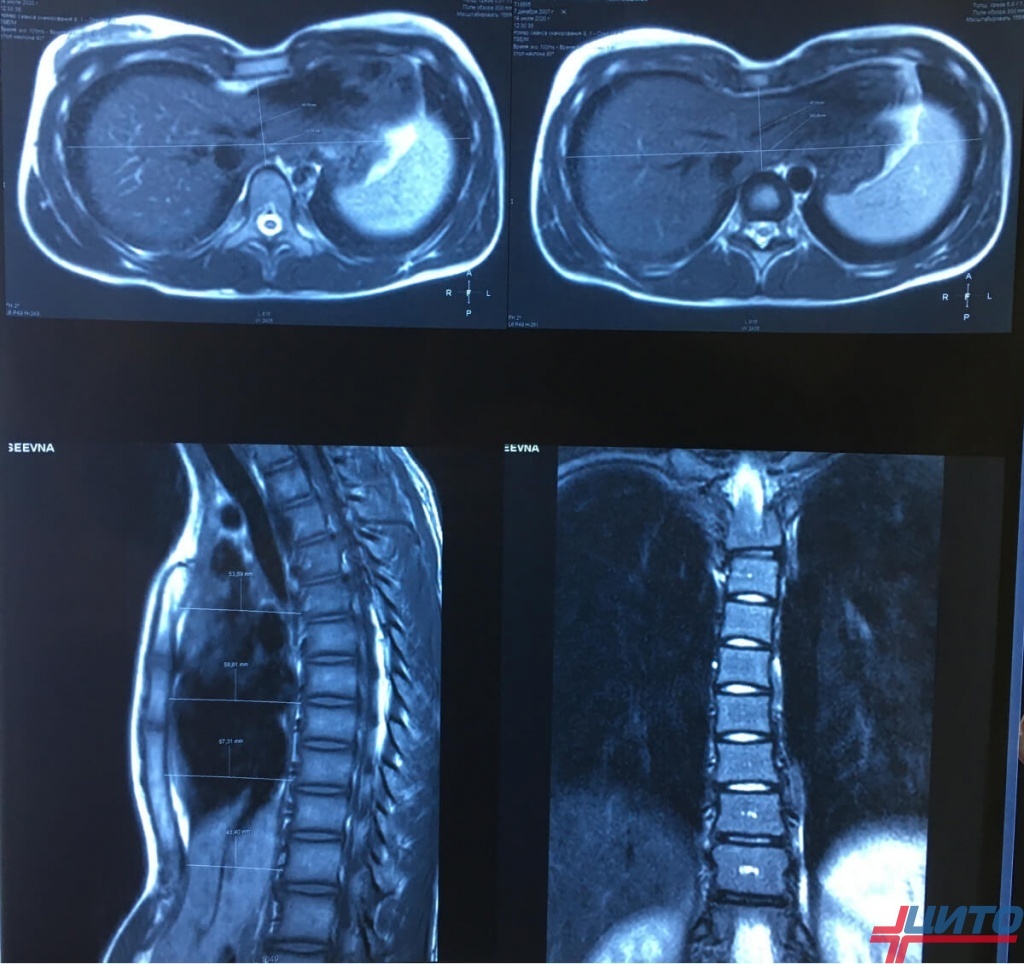
Компьютерная томография (КТ)
КТ-сканирование предоставляет трехмерные изображения грудной клетки, что дает более полное представление о структуре костей и расположении внутренних органов. С помощью КТ можно точно измерить индекс Галлера, который является ключевым показателем для оценки тяжести деформации. Индекс Галлера рассчитывается как отношение поперечного размера грудной клетки к передне-заднему диаметру на уровне наибольшей деформации. Значение индекса больше 3,25 обычно требует хирургического вмешательства.
Эхокардиография и функциональные легочные тесты
Эхокардиограмма помогает оценить, как деформация грудной клетки влияет на сердце. С помощью ультразвукового исследования можно определить изменения в структуре и функции сердца, такие как смещение сердца, изменение его размера или функции клапанов.
Функциональные тесты легких, включая спирометрию, позволяют оценить объем вдыхаемого и выдыхаемого воздуха. Эти тесты измеряют жизненную емкость легких и другие важные параметры, такие как объем форсированного выдоха, что необходимо для понимания степени воздействия деформации на дыхательную функцию. Снижение показателей может указывать на ограничение дыхательной функции из-за механического сдавления легких деформированной грудной стенкой.
Все эти методы диагностики в совокупности позволяют врачам составить полную картину состояния пациента и определить наилучший план лечения, направленный на коррекцию деформации и минимизацию ее воздействия на здоровье пациента.
Подходы к лечению
Консервативные методы
Наблюдение и физиотерапия:
Для легких форм воронкообразной деформации, которые не вызывают серьезных функциональных нарушений, может быть достаточно регулярного наблюдения у специалиста. Регулярные осмотры помогают отслеживать изменения и предотвращать возможное ухудшение состояния. Физиотерапия играет ключевую роль в улучшении состояния пациентов. Упражнения, направленные на укрепление мышц спины и грудной клетки, могут улучшить осанку и в некоторых случаях визуально уменьшить деформацию. Массаж и физиотерапевтические процедуры улучшают кровообращение и мобильность в области грудной клетки, помогая облегчить некоторые симптомы, связанные с ограничением дыхания.
Использование ортопедических корсетов (нагрудных протезов):
Этот метод применяется в основном у подростков, чьи кости еще продолжают расти. Ортопедические корсеты оказывают непрерывное давление на деформированную область, способствуя ее постепенному выравниванию. Эффективность корсетов зависит от дисциплинированности пациента в их ношении и от степени деформации. Ортезы могут быть настроены индивидуально для каждого случая, чтобы оптимизировать результаты и минимизировать дискомфорт при их использовании.
Хирургическое вмешательство
Классические методики (операция Равича):
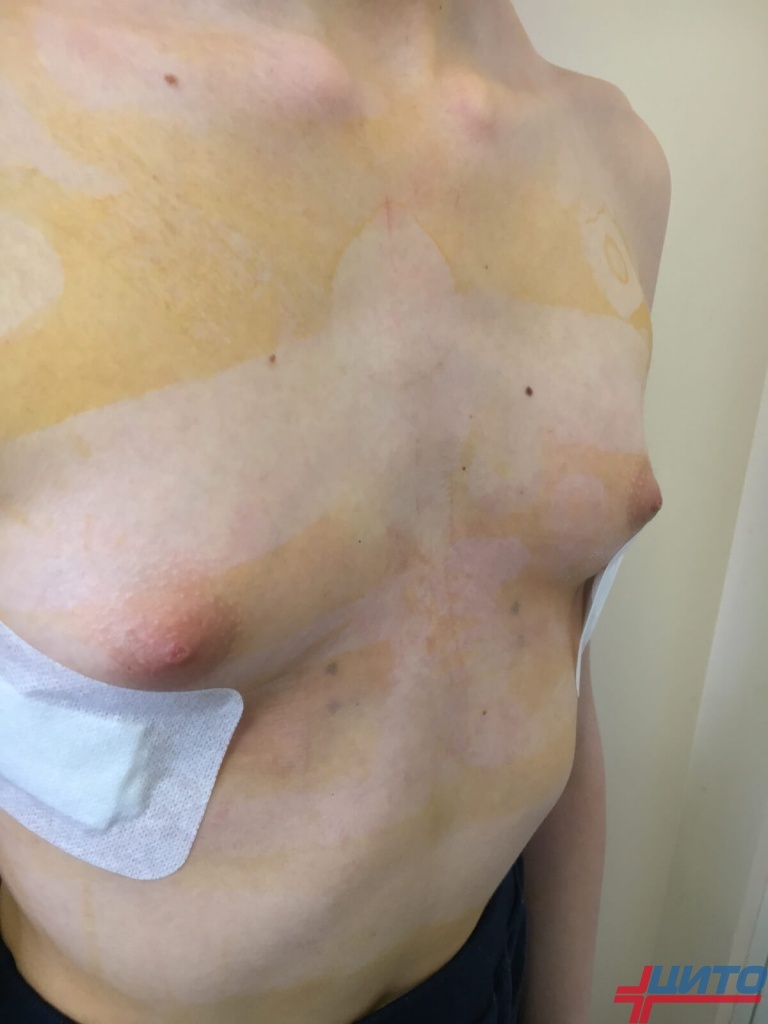
Операция Равича — это традиционный метод лечения средних и тяжелых форм деформации, который включает удаление части деформированных реберных хрящей и коррекцию грудины. Грудина фиксируется в исправленном положении с помощью специальных металлических пластин и винтов. Этот метод требует значительного хирургического вмешательства и длительного периода восстановления, но он дает стабильные результаты и долгосрочное улучшение формы грудной клетки.
Минимально инвазивная коррекция (операция по Нассу):
Эта техника менее инвазивна и включает использование изогнутой металлической пластины, которая вводится через небольшие разрезы под грудиной. Пластина действует как внутренний стент, мягко выталкивая деформированную грудину наружу до достижения нормальной формы грудной клетки. Пластина остается на месте в течение нескольких лет для стабилизации формы, а затем удаляется. Этот метод характеризуется меньшей травматичностью, более коротким периодом восстановления и хорошими косметическими результатами.
Новые технологии и 3D-моделирование:
Современные подходы в хирургии воронкообразной деформации включают использование 3D-моделирования для точного планирования операции. Это позволяет хирургам заранее визуализировать результаты операции, оптимизировать размер и форму направляющих пластин, и, соответственно, уменьшить риск осложнений. 3D-моделирование и печать позволяют создавать персонализированные имплантаты, которые идеально подходят к анатомии каждого отдельного пациента, улучшая результаты лечения и удовлетворенность пациентов.
Реабилитация и прогноз
-
Физическая реабилитация. После хирургического вмешательства пациентам назначается комплексная программа реабилитации: дыхательная гимнастика, физиотерапия, лечебная физкультура. Цель – восстановить подвижность грудной клетки, улучшить дыхательную функцию, укрепить мышцы и связки.
-
Психологическая поддержка. Для многих пациентов деформация грудины была источником неуверенности и стресса. После коррекции важно поддерживать эмоциональный комфорт, формировать положительный образ тела. Профессиональные психологи и реабилитологи могут помочь в адаптации к новому образу жизни.
-
Долгосрочный прогноз. При своевременной диагностике и грамотном лечении результаты, как правило, благоприятны. Пациенты отмечают улучшение дыхания, повышение физической выносливости и значительное повышение самооценки благодаря устранению косметического дефекта. Рецидивы встречаются редко, особенно при соблюдении рекомендаций врача и полноценном прохождении реабилитационных программ.
Профилактика и важность раннего обращения
Специфической профилактики воронкообразной деформации грудной клетки не существует, поскольку патология в основном обусловлена генетическими и врожденными факторами. Однако раннее обращение к специалистам при выявлении первых признаков дает возможность подобрать оптимальный метод лечения или наблюдения, минимизировать функциональные нарушения и улучшить качество жизни.
Воронкообразная деформация грудной клетки – сложное заболевание, затрагивающее как внешний облик, так и функцию внутренних органов. Современные методы диагностики, включая использование КТ и функциональных тестов, позволяют четко определить степень деформации и ее влияние на организм. Широкий спектр лечения – от физических упражнений и ортопедических корсетов до высокотехнологичных хирургических процедур – дает возможность подобрать оптимальный план коррекции под конкретного пациента.
Наша клиника специализируется на комплексном подходе к лечению костных деформаций, объединяя опыт ортопедов, торакальных хирургов, физиотерапевтов и психологов. Мы предлагаем полный цикл помощи – от первичной диагностики и выбора метода лечения до реабилитации и долгосрочного наблюдения. Обратившись к специалистам, вы сделаете важный шаг на пути к улучшению своего здоровья, внешнего вида и качества жизни.
Популярные вопросы
Воронкообразная деформация грудной клетки по мкб
Чем опасна воронкообразная грудная клетка?
Что значит воронкообразная грудная клетка?
Что такое деформация грудной клетки?
и посетите наше
отделение
127299 г. Москва , ул. Приорова, д 10
ФГБУ Нмиц ТО им. Н. Н. Приорова, отделение детской костной патологии и подростковой ортопедии № 11