
 127299 г. Москва, ул. Приорова, д 10
127299 г. Москва, ул. Приорова, д 10
Спондилоэфизарная дисплазия
- 1Особенности заболевания
- 2Классификация патологии
- 3Основные формы болезни в зависимости от возраста и симптомов:
- 4Основные причины заболевания
- 5Характерные признаки спондилоэпифизарной дисплазии
- 6Симптомы поздней Х-рецессивной дисплазии
- 7Основные методы диагностики
- 8Основные методы лечения
- 9Хирургические методы лечения
- 9.1Операция при нестабильности краниовертебрального сочленения
- 9.2Операция по устранению сколиоза
- 9.3Остеотомия большеберцовой кости
- 10Прогноз для пациентов
Спондилоэпифизарная дисплазия относится к врожденным системным заболеваниям скелета человека. Это редкая генетическая патология, при которой нарушения происходят во время формирования и развития эмбриона до рождения. Она приводит к нарушению роста костной ткани, карликовости, поражает органы слуха и зрения.
Особенности заболевания
Патология относится к остеохондродисплазиям. Это скелетные дисплазии и деформации человека, связанные с нарушением развития хрящевой и костной ткани больного. Она имеет код Q77.7 по Международной классификации болезней МКБ-10. Приводит к изменению длины конечностей, нарушению позвоночного столба.
Заболевание связано с аномальным развитием и фрагментацией эпифиза. Это расширенная часть длинной трубчатой кости конечностей, которая формирует сустав с другим сочленением, имеет закругленный концевой отдел.
В медицине спондилоэпифизарная дисплазия (хондродисплазия) встречается под названием "болезнь Моркио-Брайлсфорда". Появление и развитие патологии связано с генетическими изменениями, аномалиями, которые передаются по наследству. Впервые она была подробно описана в 1929 году. Врачи продолжают изучать ее причины, особенности развития, применяя современные генетические методики.
Спондилоэпифизарная дисплазия встречается в одном случае на 100 тыс. рожденных детей, но всегда приводит к тяжелой инвалидности и аномалиям роста. Наиболее распространенной формой является заболевание с аутосомно-рецессивным характером наследования. В редких случаях при диагностике обнаруживается X-хромосомная передача по мужской линии. При исследовании врачи наблюдают, что болезнь с одинаковой частотой поражает пациентов мужского и женского пола.
Классификация патологии
Спондилоэпифизарная дисплазия – болезнь, при которой нарушается рост хрящевой ткани, происходит неправильное формирование скелета. Меняется структура позвонков, костей, суставов.
В ортопедии более известной и изученной считается врожденная аутосомно-доминантная форма. Первые признаки болезни проявляются в возрасте 1,5−2 года и связаны с аномальным строением гена COL2A1. Он отвечает за строение матрикса хрящей и стекловидного тела глаза, провоцирует нарушение структуры коллагена 2-го типа.
Менее изученной и распространенной считается поздняя рецессивная форма спондилоэпифизарной дисплазии. Она встречается не более 1 раза на 200 тыс. детей. Заболевание протекает в более мягкой форме, а первые признаки становятся заметны только после 5-6 лет, ярко проявляются в десятилетнем возрасте.
У большинства пациентов одновременно встречаются патологии верхних и нижних конечностей. Травматологи выделяют несколько основных видов спондилоэпифизарной дисплазии:
-
происходит процесс деформации в каждом отделе спины, разрушение затрагивает все позвонки;
-
активно деформируются позвонки при минимальном поражении эпифизов трубчатых костей;
-
практически не разрушаются отделы позвоночника, но происходят необратимые изменения в костной ткани верхних и нижних конечностей.

Основные формы болезни в зависимости от возраста и симптомов:
-
Врожденная. Характерна для пациентов в возрасте 5-10 лет. Признаками становятся сутулость, комбинированные дефекты позвоночного столба. Голова, стопы и кисти продолжают активный рост. Тело на их фоне выглядит непропорциональным. У ребенка возникают боли, которые мешают длительное время находиться в позе сидя, ограничивают подвижность.
-
Поздняя. Сильно укороченные конечности не дают ребенку нормально двигаться. Наблюдается практически полная потеря слуха. Движения становятся болезненными и скованными.
Правильно определить форму помогает генетическое исследование. Это необходимо для построения тактики дальнейшего консервативного и хирургического лечения.
Основные причины заболевания
Кроме генетических отклонений, среди провоцирующих факторов врачи выделяют статическую нагрузку на опорно-двигательную систему ребенка. Процесс окостенения позвонков замедляется, масса тела давит на позвоночный столб, запуская развитие деформации и повышая вероятность аномалии.
У детей с подобным заболеванием чаще поражаются нижние конечности. Это также связано с поздним окостенением трубчатых эпифизов, которые испытывают дополнительное давление при ходьбе и беге.
Провоцирующие факторы
Наследственность остается основной причиной болезни. Но врачи выделяют факторы, повышающие риск передачи мутированного гена от родителей к ребенку. Спровоцировать дисплазию, как и другие генетические заболевания, могут следующие проблемы:
- герпесвирусные инфекции;
- курение;
- скрытые мочеполовые заболевания;
- длительный прием матерью иммунодепрессантов и гормональных препаратов.
Повысить риск врожденной спондилоэпифизарной дисплазии может: проживание родителей в неблагополучном экологическом районе, гинекологические заболевания женщины, эндокринные патологии.

Характерные признаки спондилоэпифизарной дисплазии
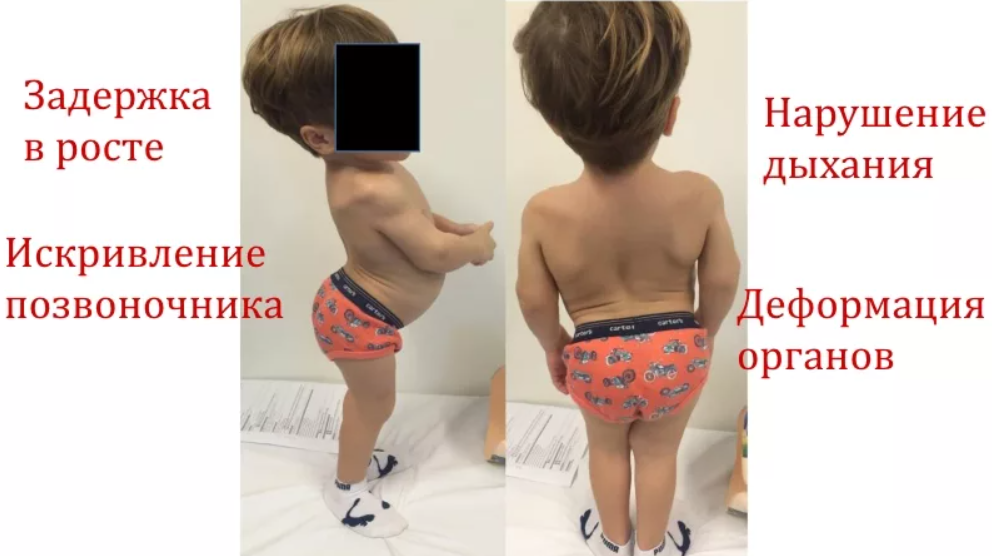
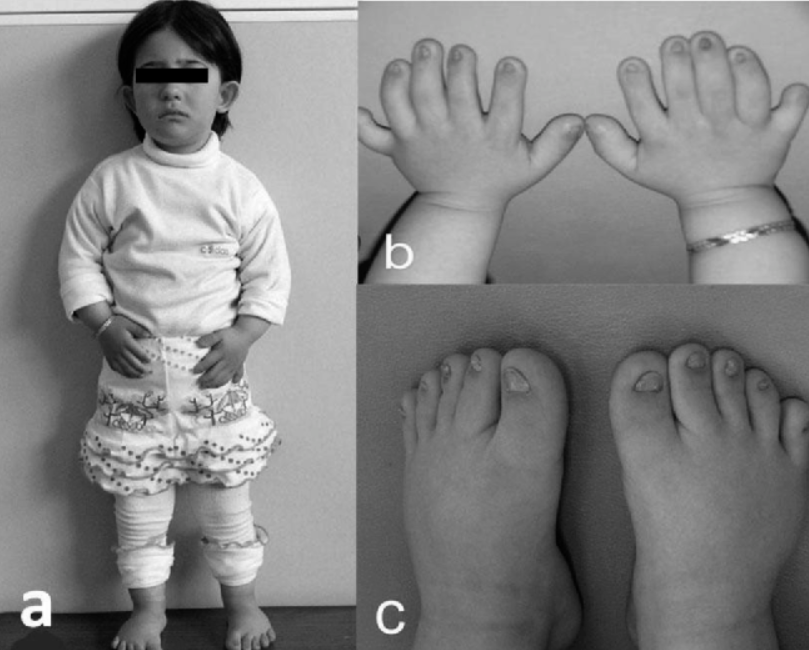
Первые симптомы часто проявляются непосредственно после рождения. Врач может заметить непропорциональное строение скелета, неправильное соотношение верхних и нижних конечностей. У новорожденных слишком короткая шея, аномально длинные относительно тела руки.
К характерным симптомам заболевания относятся:
- Неправильное развитие позвоночного столба, выраженный лордоз в поясничном или грудном отделе. Присутствуют признаки сколиоза. Часто возникают повреждения в области шеи, защемления, беспокоят сильные боли. Нередко диагностируют повреждение седалищного нерва.
- У многих пациентов с детского возраста сохраняется деформация тазобедренного сустава, вальгусная или варусная патология стопы. Это провоцирует раннее стирание коленного и тазобедренного суставов, артрозы, частые вывихи и подвывихи, что сильно ограничивает активность и подвижность человека.
- Некоторые пациенты со спондилоэпифизарной дисплазией имеют бочкообразное тело, неправильное строение грудной клетки. Она выпирает вперед, имеет заметный киль.
- Дети с врожденной формой болезни появляются с характерными признаками косолапости. Патологию не удается скорректировать, по мере роста возникают проблемы с выполнением простых движений, подвижностью нижних конечностей.
- В детском возрасте врачи диагностируют снижение мышечного тонуса, сильную слабость, которые мешает правильному развитию ребенка.
- В редких случаях имеется расщелина неба недоразвитие скул, лицо становится плоским. Глаза расположены близко в переносице, часто наблюдается близорукость. У некоторых детей возникают отслойка сетчатки и слепота.
- Дефект гена повышает риск нейросенсорной тугоухости, патологий внутреннего уха. Они связаны с недоразвитием коллагеновых волокон, поражением слухового нерва.
- У детей со спондилоэпифизарной дисплазией интеллектуальные способности не снижены. Ребенок умственно развивается наравне со сверстниками, несмотря на физические аномалии.
- Из-за атипичной формы грудной клетки дети и взрослые часто страдают от хронических заболеваний органов дыхания. Любая инфекция может привести к пневмонии и бронхиту, повышает риск сердечной недостаточности.

При поздней форме дети рождаются без признаков тяжелого заболевания. Проблемы развиваются постепенно, в течение нескольких лет. Первым признаком в некоторых случаях становится дисплазия тазобедренных суставов. Когда ребенок начинает ходить, он переваливается с ноги на ногу, быстро устает, капризничает, предпочитает спокойные игры активным пробежкам с друзьями. Это связано с болезненными ощущениями в коленных и тазобедренных суставах.
К 7 годам признаки болезни становятся более явными. Врачи рекомендуют делать рентгеновские снимки в динамике, чтобы отследить степень искривления позвоночника, аномалий эпифизов костей, появление поясничного лордоза и других отклонений.
Один из возможных признаков спондилоэпифизарной дисплазии конечностей – постепенное укорочение рук и ног. У некоторых пациентов конечности выглядят короче или длиннее туловища из-за повреждения позвонков.Уже в подростковом возрасте развиваются повышенное давление на спинной мозг, воспаление нервных корешков, миопатия, приступы межреберной невралгии.
Симптомы поздней Х-рецессивной дисплазии
Более редкая форма с мягким течением практически не проявляется до 5-6 лет. Ребенок не отстает в росте, ведет активный образ жизни, иногда жалуясь на боли в суставах. К 10 годам нарушение пропорций становится слишком заметным: появляются мышечные спазмы, скованность в грудном и поясничном отделе позвоночника, развивается воспалительный процесс или остеохондроз.
В большинстве случаев заболевание протекает с менее выраженными повреждениями скелета. У детей отсутствует нарушение зрительной и слуховой функции, в интеллектуальном развитии они не отстают от сверстников.
Основные методы диагностики
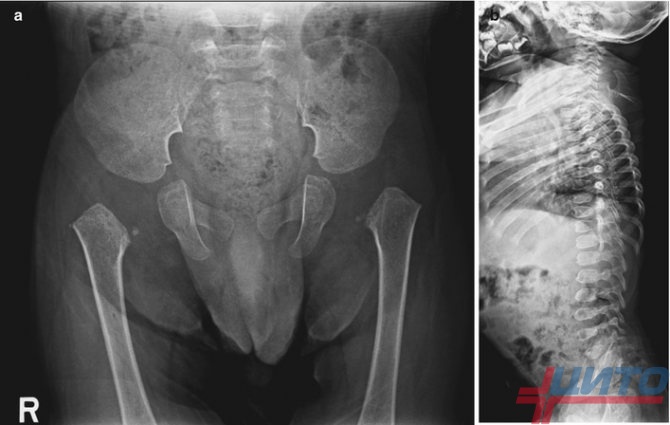
Для исключения спондилоэпифизарной дисплазии проводится рентгенография рук, ног, позвоночника. Она показывает формирование позвонков особого вида со скошенными краями и неправильными участками. Они создают горб на спине, который начинает активно расти в пубертатном периоде.
На начальных стадиях на рентгеновских снимках наблюдается позднее окостенение эпифизарных концов кости, образующих суставы, проявляется клиновидная деформация позвоночника. У ряда пациентов первые несколько лет высота позвонков соответствует нормам развития, но при измерении их толщина ниже, заметны патологические изменения в шейном и грудном отделах.
Уже на ранних стадиях на рентгеновских снимках заметны уплощение и деформация эпифизов трубчатых костей ног. У некоторых пациентов эпифизы приобретают грибовидную форму. Это меняет структуру костей таза, приводит к сильным болям, неестественной походке.
Также применяют современные методы диагностики спондилоэпифизарной дисплазии позвоночника:
- магнитно-резонансную томографию при болях, поражении нервных корешков, нарушении слуха и зрения;
- компьютерную томографию для измерения плотности костной ткани, уточнения результатов рентгенографии.
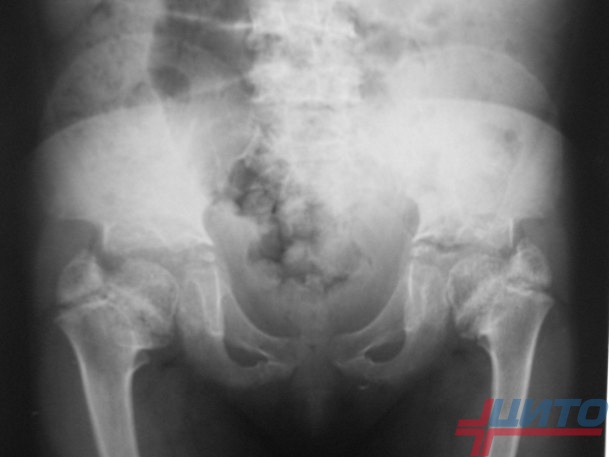
В обязательном порядке генетики следуют наследственный анамнез. Важно установить тип заболевания, выявить дефектный ген.
Если заболевание наблюдалось в семье ранее, женщине необходимо обратиться к генетику до планирования беременности. Если зачатие наступило, обследование проводят во время планового скрининга, с помощью УЗИ специалист может выявить нарушение в пропорции нижних и верхних конечностей, предположить отклонение на ранней стадии. Специалисты, имеющие опыт диагностики подобных заболеваний, работают в крупных областных или федеральных центрах.
Основные методы лечения
Искривление позвоночника и деформация костей негативно влияют на работу внутренних органов и систем. У таких детей часто наблюдаются проблемы с пищеварением, заболевания почек, органов дыхания, печени, поджелудочной железы. Изменения в шейном отделе приводят к защемлению сосудов, питающих головной мозг. Это основная причина мигреней, проблем с памятью, концентрацией внимания.
Методы лечения подбираются индивидуально, зависят от степени деформации суставов, позвоночного столба, состояния суставов и других симптомов. Задача врачей – замедлить развитие болезни и осложнений, облегчить состояние, сохранить активность.
Ортопедические конструкции
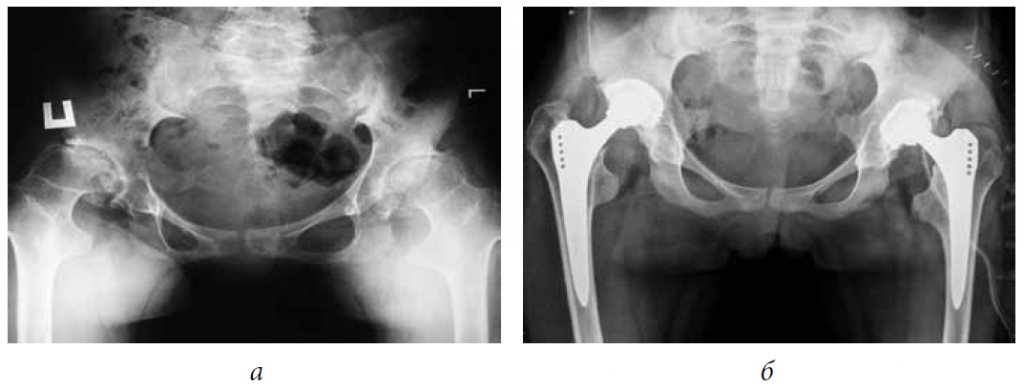
На начальной стадии болезни рекомендуются специальные ортопедические приспособления для устранения патологии в тазобедренном и коленном суставах. Необходимо вправить головку в вертлужную впадину, стимулировать окостенение. Используется метод широкого пеленания с применением распорки, которая удерживает ноги в необходимом положении.
В возрасте 4−6 месяцев чаще рекомендуют стремена Павлика. Универсальная конструкция закрепляет связки и суставы в естественном положении, уменьшает риск тяжелой дисплазии.

При отсутствии положительного результата дошкольникам проводится хирургическая операция. Она направлена на устранение деформаций нижних конечностей. На прооперированный участок накладывают гипс до полного восстановления.
В школьном возрасте ортезы заменяют корсетами. Они уменьшают нагрузку на внутренние органы, поддерживают слабый позвоночный столб, могут использоваться до пубертатного периода. Основные задачи консервативной терапии:
- снять нагрузку с суставов нижних конечностей;
- замедлить темпы развития артроза, остеохондроза;
- укрепить мышцы, сформировать естественный корсет спины;
- уменьшить количество медикаментов и обезболивающих препаратов, которые негативно влияют на работу пищеварительной системы.
При регулярном ношении корсета снижается давление на неокрепшие позвонки. Окостенение проходит без ухудшения состояния, снижается риск появления горба. Ортопедические конструкции изготавливают индивидуально, с учетом дефектов и строения позвоночника. Процесс необходимо контролировать проведением регулярной рентгенографии.

При необходимости проводится коррекция нарушений в работе органов зрения и слуха. Ребенку могут подобрать слуховой аппарат, рекомендовать хирургическую операцию для предотвращения отслойки сетчатки.
Консервативная терапия
Некоторым пациентам назначают курсы поливитаминных препаратов, которые содержат необходимые организму микроэлементы и минералы: кальций, магний, фтор, натрий, фосфор. В сочетании с правильным питанием это стимулирует выработку коллагеновых волокон, ускоряет минерализацию неокрепших костей и позвонков. Важно помнить, что любые препараты имеют противопоказания, поэтому самолечение запрещено.
Обездвиживание применяется только при лечении острого артроза и артрита суставов. Иммобилизация может ухудшить состояние костной ткани, хрящей, замедлить их правильное развитие. Пациентам рекомендуют постельный режим, но назначают легкую гимнастику, зарядку, лечебный массаж.
При сильной боли врачи подбирают нестероидные противовоспалительные препараты, которые снимают спазм, неприятные ощущения.

Физиотерапия и лечебная физкультура
Для укрепления мышечного корсета и правильного формирования скелета детям со спондилоэпифизарной дисплазией назначают курсы физиотерапии. Основные процедуры:
- прогревание;
- электрофорез с противовоспалительными и обезболивающими средствами;
- миостимуляция;
- магнитная терапия.
Курс лечебного массажа укрепляет мышцы, снимает гипертонус, спазмы, улучшает кровоснабжение ткани и суставов. Процедуру дополняют аэробикой, лечебной физкультурой. Детям при отсутствии осложнений рекомендовано посещение бассейна для занятий аквааэробикой, плаванием.

Хирургические методы лечения
При отсутствии положительной динамики первые операции врачи проводят даже в детском и подростковом возрасте. Они помогают устранить дефект, который приводит к формированию горба на спине. Оперативное вмешательство в обязательном порядке рекомендуется в следующих ситуациях:
- появление сильной одышки;
- нарушение дыхательной функции;
- боли при ходьбе или движениях конечностями;
- сращивание позвонков;
- искривление позвоночника более 35°.
В 60% случаев у пациентов со спондилоэпифизарной дисплазией развивается сдавление спинного мозга. Осложнение сопровождается головными болями, нарушением походки и координации движений, требует хирургического вмешательства.
Операция при нестабильности краниовертебрального сочленения
При лечении патологий шейного отдела рекомендуется сращивание первого позвонка с затылочной костью. Операция назначается при нестабильности краниовертебрального сочленения. Это позволяет больному не носить жесткий воротник постоянно, обеспечивает прочную фиксацию позвоночника в области шеи, избавляет от многих болезненных симптомов.
Основные этапы операции:
- пациента укладывают на живот, чтобы обеспечить доступ к шейно-затылочной зоне;
- проводят интубацию без разгибания шеи, чтобы избежать подвывиха;
- во время операции хирург выравнивает анатомические структуры шейно-затылочного сочленения относительно срединной линии, используя боковую рентгенограмму;
- делает разрез, осторожно отделяет мягкие ткани от затылочной кости, получает доступ к позвонкам;
- устанавливает специальные пластины, изготовленные с учетом индивидуальной анатомии больного;
- придает необходимую форму, повторяющую изгиб затылочной кости, чтобы обеспечить оптимальную фиксацию, комфорт при ношении;
- с помощью специальной дрели хирург делает отверстия для винтов в пластине и затылочной кости, соединяет все крепежные элементы.
У взрослых пациентов дополнительно используют аутотрансплантаты, взятые из ребра. После окончания установки накладывают швы, надевают жесткий ортез, который необходимо носить от 3 до 6 месяцев до надежного соединения между затылочной костью и позвонком.

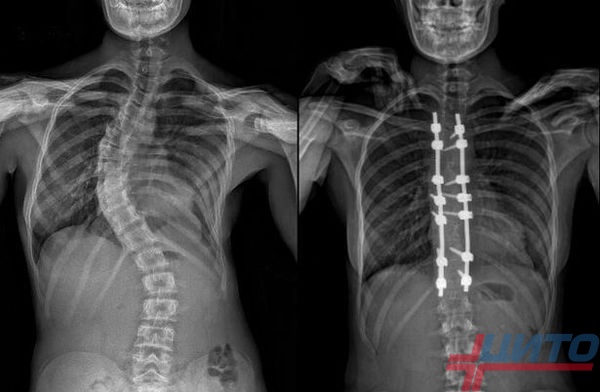
Операция по устранению сколиоза
При спондилоэпифизарной дисплазии сколиоз проявляется в раннем возрасте, до 5 лет. Нередко к 10 годам у ребенка возникает тяжелое искривление свыше 15−20°, которое негативно влияет на здоровье, ограничивает подвижность. Многие хирурги настаивают на хирургическом лечении, если искривление превышает 35°.
При сколиозе 3-4-й степеней операция назначается при высоком риске повреждения спинного мозга, развитии дыхательной или сердечной недостаточности. Хирургическое вмешательство проводится двумя способами:
- С передним доступом, что требует удаления ребра, которое может использоваться в дальнейшем в качестве трансплантата.
- с задним доступом - разрез выполняется по срединной линии спины. Используются металлические конструкции, которые фиксируются к позвоночнику с помощью специальных элементов.
Для предотвращения срастания позвонков врачи могут порекомендовать динамическую стабилизацию позвоночника. Методика сохраняет естественную биомеханику, помогает правильно распределять нагрузки, замедляет прогрессию дегенеративно-дистрофических процессов. Она рекомендуется при сдавливании позвоночного канала, которое сопровождается сильной болью, снижением чувствительности, развитием мышечной слабости.
По мере активного роста ребенка сложная конструкция требует коррекции, перестает правильно фиксировать позвоночник. В большинстве случаев необходима повторная операция для устранения осложнений с установкой новой системы фиксации позвонков.
Остеотомия большеберцовой кости
При врожденном заболевании часто возникают артроз и другие воспалительные процессы, при которых пациент не может вести активный образ жизни обслуживать себя самостоятельно. Ускоряется деформация коленного и тазобедренного суставов.
Корригирующая остеотомия берцовой кости рекомендуется при врожденных патологиях. Она позволяет снизить и правильно перераспределить нагрузку на суставы, уменьшает искривление в конечностях и позвоночнике.
Во время операции хирург осторожно распиливает большую берцовую кость, фиксирует костные элементы в необходимом положении с помощью различных металлоконструкций (спицы или пластина, аппарат внешней фиксации). Это уменьшает деформацию, не повреждая сустав.
Реабилитация занимает до 6 месяцев, включает физиотерапию, лечебную гимнастику. После заживления уменьшаются боли, возвращается возможность ходить самостоятельно.

Прогноз для пациентов
Тяжесть течения болезни зависит от многих факторов. При раннем выявлении можно устранить тяжелые деформации и болезненные симптомы. При регулярном лечении и коррекции удается улучшить качество жизни, замедлить развитие дегенеративных процессов. При поздней диагностике прогноз менее оптимистичный.
и посетите наше
отделение
127299 г. Москва , ул. Приорова, д 10
ФГБУ Нмиц ТО им. Н. Н. Приорова, отделение детской костной патологии и подростковой ортопедии № 11



