
 127299 г. Москва, ул. Приорова, д 10
127299 г. Москва, ул. Приорова, д 10
Остеосаркома
Остеосаркома или остеогенная саркома – первично злокачественная костная опухоль, развивающаяся из мезенхимальных стволовых клеток (костеобразующей мезенхимы).
- 1Классификация
- 2Стадии
- 3Признаки
- 3.1Остеосаркома колена
- 3.2Остеосаркома бедра
- 3.3Остеогенная саркома верхних конечностей
- 3.4Поражение костей черепа
- 3.5Остеосаркома позвоночника
- 4Остеосаркома у детей и подростков
- 5Диагностика
- 5.1Анамнестические данные
- 5.2Физикальное обследование
- 5.3Лабораторная диагностика
- 5.4Инструментальные обследования
- 5.5Исследование биоптата опухоли
- 6Осложнения при несвоевременном лечении
- 7Лечение
- 7.1Химиотерапия
- 7.2Органосохраняющие операции
- 7.3Органоуносящие операции
- 7.4Реконструктивные операции
- 7.5Реабилитация
- 8Прогноз
Остеосаркома или остеогенная саркома – первично злокачественная костная опухоль, развивающаяся из мезенхимальных стволовых клеток (костеобразующей мезенхимы). В последующем клетки этого типа дифференцируются в костную, фиброзную или хрящевую ткань. Но в результате патологических изменений, они начинают неконтролируемое деление. Это приводит к образованию большого объема остеоида, формированию опухоли и разрушению костной ткани.
Заболевание преимущественно поражает длинные кости рук и ног, в особенности бедренную, реже большеберцовую и плечевую. Хотя в отдельных случаях новообразование этого типа обнаруживается в костях таза, черепа и т. д. Она отличается бурным, агрессивным течением, способностью прорастать в окружающие мягкие ткани и склонностью еще на ранних стадиях давать метастазы, являющиеся следствием неконтролируемого деления опухолевых клеток. Преимущественно они распространяются гематогенным путем, т. е. с кровью, а потому могут образовываться в любых органах и тканях организма.
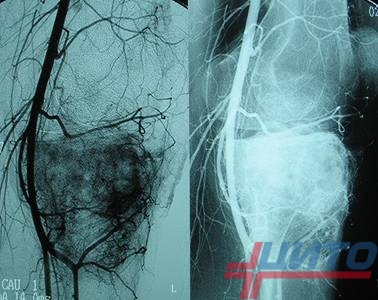
Остеосаркома кости чаще всего встречается у детей и людей до 30 лет, а затем у пожилых старше 65 лет. Тем не менее и у лиц других возрастных категорий она также способна развиваться, но количество таких случаев значительно меньше.
Причины ее развития неизвестны. Наблюдения показывают, что остеосаркома у человека является мультифакторной патологией, на возникновение которой влияет воздействие ионизирующего излучения, а также генетическая предрасположенность с наличием дефекта гена Р53.
Классификация
Остеосаркомы делятся на локализованные и метастатические. Местнораспространенной или локализованной саркомой называют опухоль, которая находится внутри одной кости и еще не привела к образованию метастаз в других органах. Такая форма встречается в 80% случаев. Иногда вблизи опухоли в той же кости наблюдаются мелкие аналогичные новообразования, что ухудшает прогноз.
Генерализованные саркомы диагностируются в 20% случаев. Их еще называют метастатическими. В таких ситуациях вторичные опухоли распространяются по организму и чаще всего обнаруживаются в легких, реже в других частях скелета и головном мозге.
Также существует гистологическая классификация, в основе которой лежит расположение и преобладание определенного тканевого варианта над другими. Определение гистологического типа имеет огромное значение в составлении прогнозов и разработке тактики лечения. Согласно этой классификации, остеосаркомы бывают:
-
центральными;
-
поверхностными;
-
интракортикальными;
-
гнотическими;
-
внескелетными;
-
вторичными.
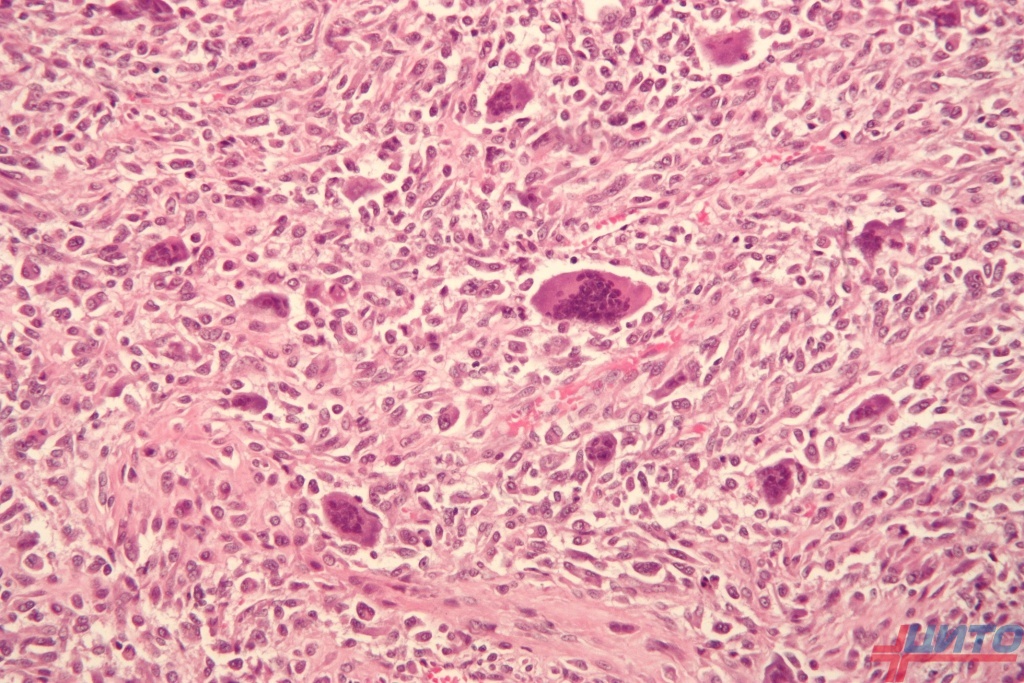
В свою очередь центральные остеосаркомы бывают высокой и низкой степени злокачественности. К числу первых относятся классические формы опухоли или конвенциональные остеосаркомы:
-
Остеобластическая остеосаркома – представлена разросшейся атипичной костной тканью плотной консистенции. В некоторых случаях она склонна к кровотечению и образованию мелкой крошки. В структуре преобладают атипичные многоядерные клетки.
-
Хондробластическая – образована преимущественно хондроидным матриксом (гиалиновым хрящом), но содержит остеоид.
-
Фибробластическая – сформирована веретеноподобными клетками, что напоминает фибросаркому. Но, в отличие от последней, содержит небольшой объем патологического остеоида.
Также центральные остеогенные саркомы могут быть атипичными. Это:
-
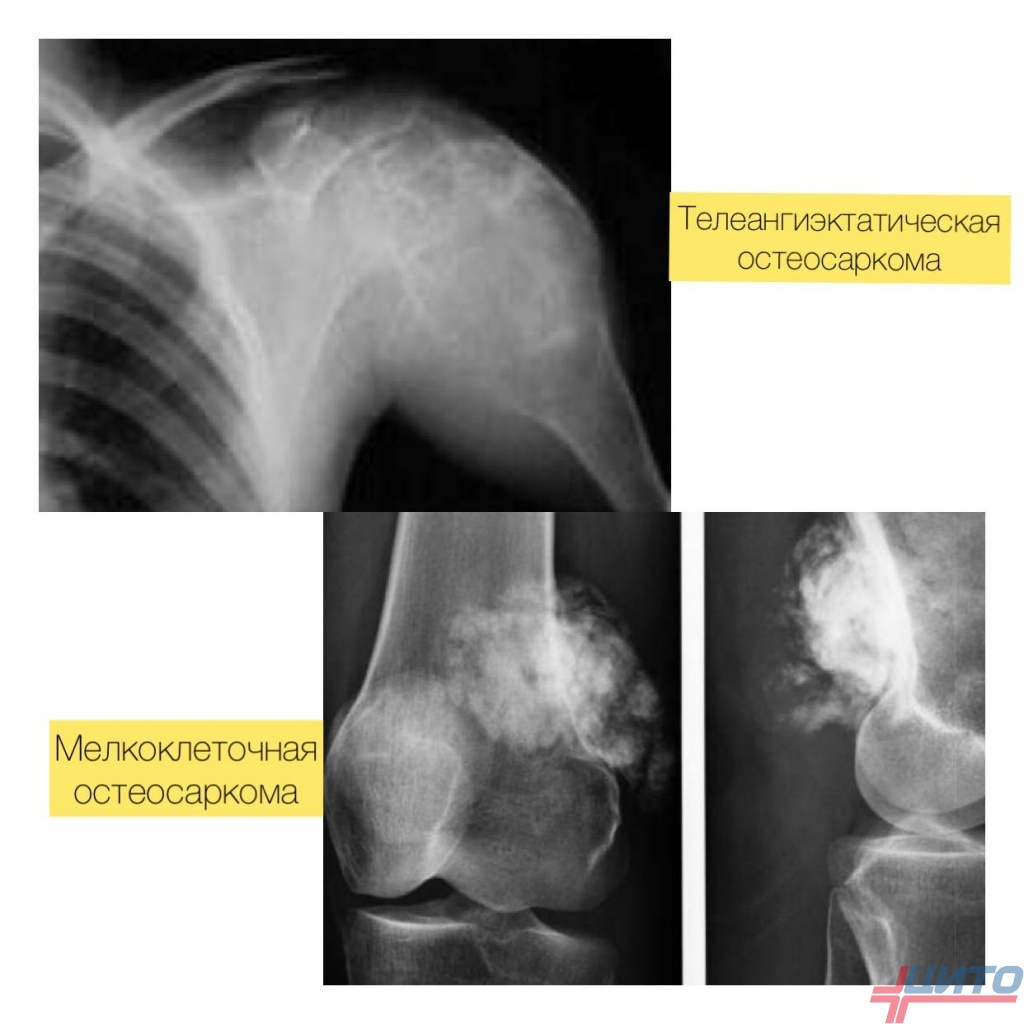
Телеангиэктатическая остеосаркома – новообразование имеет полости, часть из которых заполнена кровянистым содержимым. Это делает их похожими на аневризмальные кисты. Дифференциальным признаком выступает наличие многоядерных клеток, отсутствующих в кистозных образованиях. Между полостями опухоли обнаруживаются многочисленные мелкие низкодифференцированные клетки.
-
Мелкоклеточная – образована мелкими клетками округлой формы, из-за чего сходна с саркомой Юинга. Но содержит остеоид.
Высоко злокачественные виды остеогенной саркомы встречаются чаще других.
Остеосаркомами низкой степени злокачественности считаются:
-
низкозлокачественная центральная;
-
подобная фиброзной дисплазии;
-
подобная десмопластической фиброме.
К числу поверхностных остеосарком относятся:
-
Паростальная остеосаркома (юкстакортикальная) – расположена в корковом слое кости, занимая его по всей толщине. Может окружать ее по всей поверхности. Метастазирует редко. Подлежит только радикальному хирургическому удалению, независимо от ее степени распространенности, так как при неправильном лечении склонна рецидивировать.
-
Периостальная – поражает поверхностные слои кости, но не затрагивает костный мозг.
Вторичная остеосаркома принадлежит к числу новообразований высокой степени злокачественности. Зачастую ее образование обусловлено воздействием ионизирующего излучения или же развитием болезни Педжета.
Стадии
Поскольку остеосаркома является злокачественным новообразованием, для определения ее стадии развития используется TNM классификация и определение степени дифференцировки. Согласно системе TNM, стадия определяется на основании сочетания показателей различных признаков, описывающих саму опухоль и ее метастазы.
В первую очередь это «Т» – показатель, описывающий первичную опухоль:
-
Тх – новообразование не может быть выявлено;
-
Т0 – признаки первичного образования отсутствуют;
-
Т1 – в наибольшем измерении размеры опухоли не превышают или равны 8 см;
-
Т2 – максимальная величина новообразования более 8 см;
-
Т3 – в кости присутствует несколько несвязанных между собой опухолевых образований.
Вторым показателем классификации TNM является «N». Он описывает состояние региональных лимфатических узлов и наличие в них метастазов. Так:
-
Nx – состояние региональных лимфоузлов не может быть оценено;
-
N0 – метастазы отсутствуют;
-
N1 – метастазы определяются.
Третьим показателем является «М». Он характеризует наличие метастазов в других органах и тканях.
-
Мх – исследование не проводилось;
-
М0 – отдаленные метастазы отсутствуют;
-
М1 – метастазы обнаруживаются в других органах (М1а – присутствуют в легких, М1b – имеют другую локализацию.
Гистопатологическую дифференцировку описывает показатель «G»:
-
Gx – исследование не выполнялось;
-
G1 – высокодифференцированная;
-
G2 – умеренно дифференцированная;
-
G3 – низкодифференцированная;
-
G4 – недиференцированная.
Согласно современным представлениям, остеогенные саркомы G1 и G2 относятся к числу опухолей низкой степени злокачественности. Новообразования G3 и G4 считаются высоко злокачественными.
На основании сочетания этих показателей определяют стадию остеосаркомы.
|
Стадия |
TNM |
G |
|
IA |
Т1 N0 М0 |
G1 или G2 |
|
IB |
Т2 N0 М0 |
G1 или G2 |
|
IIA |
Т1 N0 М0 |
G3 или G4 |
|
IIB |
Т2 N0 М0 |
G3 или G4 |
|
III |
Т3 N0 М0 |
Gлюбая |
|
IVA |
Тлюбое N0 М1а |
Gлюбая |
|
IVB |
Тлюбое Nлюбое М1b Тлюбое N1 Млюбое |
Gлюбая |
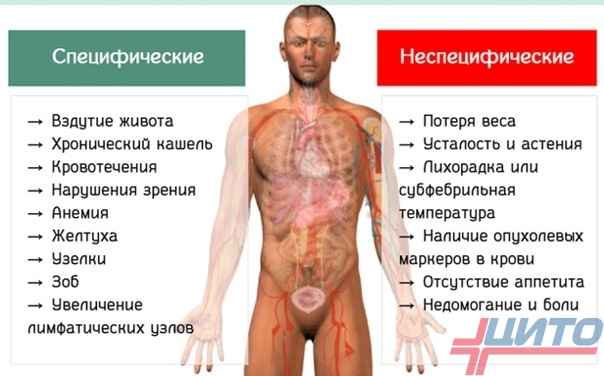
Признаки
Симптомы локализованной остеосаркомы костей возникают далеко не сразу после начала ее образования. Заболевание способно длительное время протекать абсолютно бессимптомно и только после достижения определенных размеров, провоцировать появление клинических проявлений.
Чаще всего первым признаком остеосаркомы становится боль в области расположения первичной опухоли. Изначально она невыраженная, но может усиливаться после физических нагрузок. У детей ее часто ошибочно воспринимают за боль роста, следствием мышечного перенапряжения, травмы. У взрослых она имитирует суставные боли. Поэтому на ранних стадиях остеогенная саркома диагностируется редко, а пациентам ставятся ложные диагнозы: миозит, артрит, артроз, ревматизм, невралгия и пр.
По мере прогрессирования патологии боли усиливаются, возникают все чаще и впоследствии могут наблюдаться даже в состоянии полного покоя, в том числе по ночам. Это оказывается существенное негативное влияние на психологическое состояние больного, мешает полноценному сну и выполнению повседневных задач.
По мере роста опухоли присоединяются и другие симптомы остеосаркомы:
-
припухлость мягких тканей в проекции формирования новообразования;
-
отечность мягких тканей и проступание на поверхности кожи венозной сети;
-
нарушения функции близлежащего сустава (чаще всего коленного, тазобедренного, плечевого);
-
неврологические расстройства разной степени выраженности из-за раздражения, компрессии проходящих близи пораженной кости сосудисто-нервных пучков (онемение, ощущение жжения, покалывания, бегания мурашек и пр.).
Иногда первым проявлением патологии становится патологический перелом. Также он может возникать на фоне ранее присутствовавших признаков. Причиной становится разрушение структуры материнской кости, вследствие чего она утрачивает прочность и даже незначительная нагрузка может привести к нарушению ее целостности – перелому.
Если остеогенная саркома дает метастазы, это сопровождается появлением системных симптомов:
-
стойкое повышение температуры тела при отсутствии признаков острых респираторных и других заболеваний;
-
тошнота, рвота;
-
снижение веса;
-
потеря аппетита;
-
нарушение сна;
-
анемия;
-
повышенная утомляемость, слабость;
-
головные боли.
Остеосаркома колена
Клиническая картина зависит от точной локализации патологического процесса. Наиболее часто остеогенная саркома поражает коленный сустав, а именно верхнюю или проксимальную часть большеберцовой кости и нижнюю или дистальную часть бедренной кости. В дистальном отделе берцовой кости остеосаркома встречается крайне редко.
Изначально наблюдается дискомфорт при ходьбе, но со временем болевой синдром прогрессивно усиливается и возникает в состоянии покоя, особенно ночью. Если образуется остеосаркома большеберцовой кости, ее нередко можно прощупать. Подобные манипуляции сопровождаются болезненными ощущениями. Впоследствии на фоне роста новообразования оно способно выпирать и формировать припухлость, бугор на ноге.
Также остеосаркома коленного сустава может сопровождаться:
-
деформацией колена;
-
локальным повышением температуры мягких тканей в проекции очага поражения;
-
покраснением, посинением кожи;
-
ограничением подвижности колена (неполное разгибание или сгибание), в дальнейшем возможна полная потеря двигательной функции;
-
нарушениями походки.
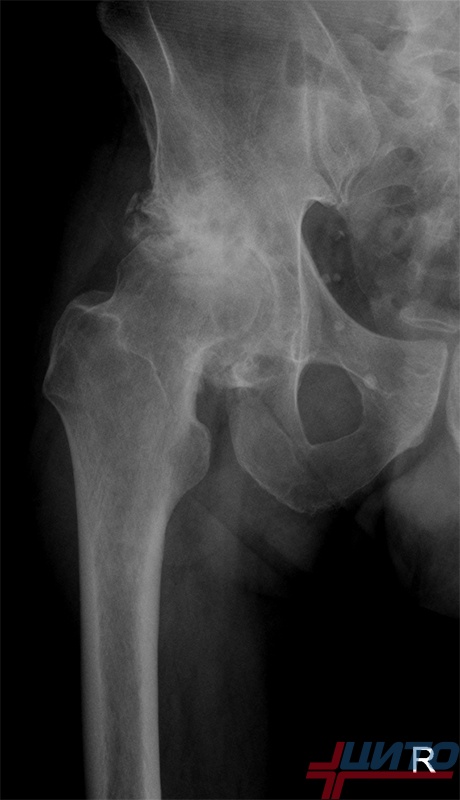
Остеосаркома бедра
Остеосаркома бедренной кости преимущественно локализуется в ее дистальной части, формирующей коленный сустав. Реже страдает проксимальный отдел, участвующий в образовании тазобедренного сустава. В таком случае зачастую обнаруживается крупная зона поражения с размерами порядка 5—10 см.
Чаще всего в этом участке остеосаркома ноги представлена остеобластическим, телеангиэктатическим типом. В новообразованной кости обнаруживаются полости, кровоизлияния, разрушение надкостницы. Остеосаркома тазобедренного сустава приводит к тяжелым нарушениям его функции. Это сопряжено с развитием:
-
тупых болей, дискомфорта при ходьбе, усиливающихся при физической активности;
-
покраснения, припухлости мягких тканей бедра;
-
снижения амплитуды движения тазобедренного сустава, нарушения походки, хромоты;
-
онемения, покалывания, жжения в ноге вплоть до стопы.
Симптомы остеосаркомы бедренной кости могут длительно не проявляться, пока она не достигнет крупных размеров. Но затем они нарастают быстро.
Как и другие виды расположения, чаще обнаруживается остеосаркома бедренной кости у детей и молодых людей до 20 лет, особенно высокого роста.
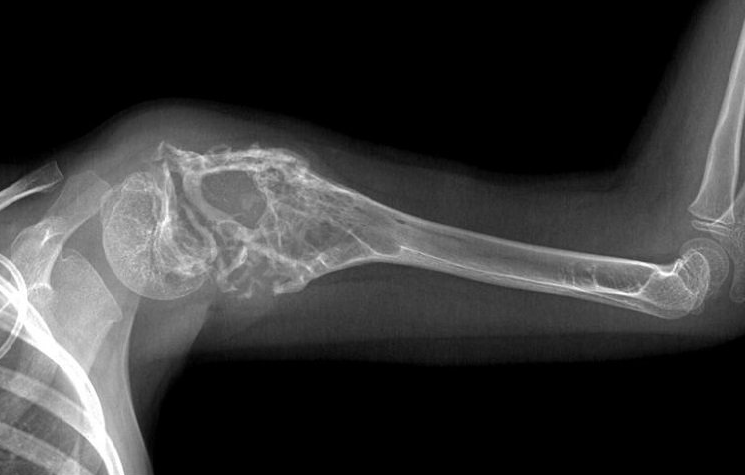
Остеогенная саркома верхних конечностей
Среди всех трубчатых костей верхних конечностей чаще всего страдает плечевая кость. Лучевая и локтевая поражаются редко.
Остеосаркома плечевой кости обычно расположена в ее проксимальном отделе, т. е. в области плечевого сустава. Это приводит к возникновению дискомфорта при совершении активных движений руками, подъеме и переносе тяжестей и т. д. Постепенно интенсивность болей нарастает и они возникают все чаще. Впоследствии болевой синдром присутствует практически постоянно и склонен усиливаться ночью.
По мере роста новообразования ухудшается функционирование плечевого сустава. Наблюдается уменьшение возможной амплитуды движений, а в его проекции формируется выпячивание, болезненное при нажатии. Это сопровождается изменением состояния кожных покровов.
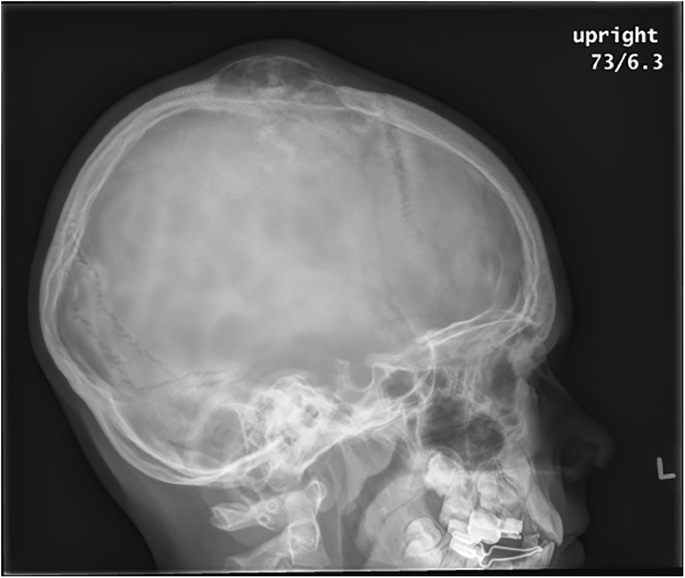
Поражение костей черепа
Кости черепа страдают редко, но не исключается развитие остеосаркомы челюсти и костей основания черепа. Такая локализация является одной из самых опасных форм рака костей, поскольку несет прямую угрозу поражения головного мозга. Также это сопряжено с высокой вероятностью метастазирования: при обнаружении первичной опухоли в черепе практически у 50% пациентов обнаруживаются региональные и отдаленные метастазы.
Чаще страдает свод и основание черепа: височная, клиновидная, теменная, затылочная кости. Остеосаркома нижней челюсти наблюдается в единичных случаях. Новообразование склонно прорастать в полость черепа или наружу. Первый вариант значительно опаснее.
Основными симптомами является образование плотного выпячивания плоской формы или образующим возвышение. Это сопровождается покраснением кожных покровов, усилением рисунка вен, а впоследствии из-за дефицита мягких тканей в области головы и формированием язв. При пальпации образование болезненно, ощущается пульсация. При прорастании внутрь возникают головные боли, повышается внутричерепное давление.
Лечение затруднено из-за сложностей радикального удаления остеогенной саркомы и сопутствующих рисков. При наличии технической возможности резекции подлежат все пораженные участки кости, которые заменяют металлическими или титановыми имплантатами.
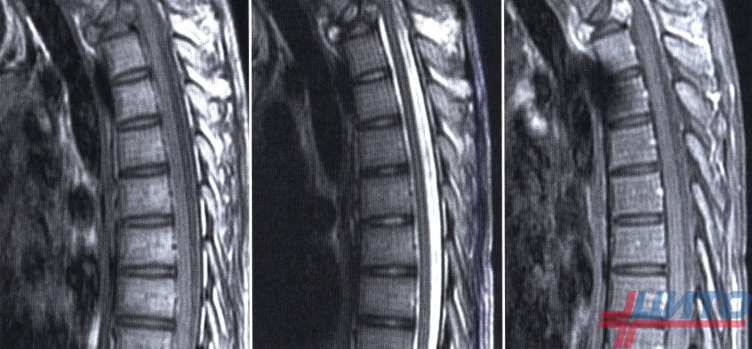
Остеосаркома позвоночника
Первыми проявлениями новообразования чаще всего становятся неврологические нарушения и боли. Это обусловлено сдавлением спинномозговых корешков, проходящих на уровне поражения из-за прорастания образования в спинномозговой канал. Характер неврологической симптоматики соответствует уровню поражения.
Если опухоль локализована в шейных позвонках, будут наблюдаться расстройства чувствительности, двигательные ограничения и иррадиирущие боли в руках, шее и голове. При ее расположении в грудных позвонках наблюдается клиника, сопутствующая межреберной невралгии, боли, характерные для заболеваний сердца. Если же остеосаркома поражает поясничные позвонки или крестец неврологические расстройства наблюдаются со стороны ног. Также в таком случае возможно нарушение работы органов малого таза, расстройства контроля над процессами мочеиспускания и дефекации.
Чаще всего показано проведение декомпрессионной ламинэктомии, т. е. удаление позвонка целиком или его части.
Остеосаркома у детей и подростков
Среди всех первичных злокачественных опухолей костей остеосаркома чаще других встречается у детей и подростков. А среди всех онкологических патологий она занимает 8-е место по частоте встречаемости.
Остеосаркома у детей зачастую формируется в области метафиза, т. е. зоны кости отвечающей за ее рост и удлинение, в период бурного развития скелета. Этим и обусловлена высокая частота встречаемости у детей от 10 лет, особенно отличающихся высоким ростом. Мальчики страдают несколько чаще, чем девочки.
Другим предрасполагающим фактором образования остеосаркомы у подростков является наличие генетических аномалий, в частности:
-
наследственной ретинобластомы;
-
синдрома Ли-Фраумени;
-
других патологий костной ткани, в частности множественные костно-хрящевые экзостозы, доброкачественные образования.
Но в большинстве случаев заболевание диагностируется у подростков, не имеющих подобных нарушений.
Диагностика
При возникновении подозрений на формирование костного новообразования больным следует обратиться к травматологу-ортопеду или онкологу. При диагностике остеосаркомы используются данные:
-
анамнеза;
-
физикального обследования;
-
лабораторных исследований;
-
инструментальных исследований.
Если по их совокупности предполагается наличие остеогенной саркомы, для подтверждения диагноза и точного определения гистологического типа опухоли проводится биопсия.
Анамнестические данные
Опрос пациента о характере жалоб и сбор данных о перенесенных ранее заболеваниях является первым этапом диагностики. Внимание обращают на:
-
наличие болей, которые не проходят в течение 2-х и более недель, независимо от того, были ли ранее травмы этой части тела или нет;
-
образование опухоли у кости, склонной к планомерному росту;
-
длительное сохранение повышенной температуры тела;
-
переломы, случившиеся без связи с явным травмирующим воздействием;
-
переломы после воздействия травмирующего фактора, интенсивность которого в норме не могла спровоцировать нарушение целостности кости, например, перелом большеберцовой кости при ударе по мячу;
-
переломы, не сопровождающиеся развитием признаков консолидации с течением времени;
-
наличие неврологических расстройств, в частности ощущения онемения, жжения, бегания мурашек, нарушений тазовых функций и пр.
После врач задает уточняющие вопросы о перенесенных ранее заболеваниях. Поэтому на прием обязательно необходимо взять с собой медицинскую карту и результаты проводимых ранее исследований. Это упростит диагностику и позволит избежать повторного выполнения ряда диагностических процедур. Особенно внимательно изыскивают предпосылки для развития злокачественных образования:
-
перенесение в прошлом ретинобластомы, онкологии;
-
наличие онкологических патологий у близких родственников;
-
перенесение в прошлом лучевой терапии, наличия случаев взаимодействия с радиоактивным излучением;
-
перенесение в прошлом травм, хирургических вмешательств;
-
наличие хронических болезней.

Физикальное обследование
Осмотр или физикальное обследование является вторым этапом диагностики. В первую очередь врач оценивает состояние области поражения на предмет наличия припухлости, выпячивания. Он пальпирует (прощупывает) ткани, чтобы попытаться установить наличие опухоли и оценить ее консистенцию. Обязательно оценивается функция конечности, полнота движения в близкорасположенных суставах, походка.
Если в одной конечности обнаруживается объемное новообразование, проводят сравнительный осмотр второй с точным измерением обхвата каждой.
При осмотре так же оценивается:
-
работа сердечно-сосудистой, пищеварительной, нервной системы;
-
состояние легких и функция дыхания;
-
состояние лимфатических узлов, в особенности расположенных вблизи области поражения;
-
состояние кожи и слизистых оболочек, а также подкожно-жировой клетчатки.

При обнаружении нарушений в работе внутренних органов назначаются дополнительные инструментальные и лабораторные исследования, а также консультации соответствующих узких специалистов (кардиолога, невролога, пульмонолога, гастроэнтеролога).
Лабораторная диагностика
Остеосаркома не сопровождается патогномоничными изменениями показателей крови или мочи. Тем не менее лабораторные анализы позволяют оценить общее состояние организма и обнаружить косвенные признаки развития рака. Поэтому всем пациентам показано проведение:
-
ОАК;
-
биохимического анализа крови с изучением концентрации билирубина, белка, креатинина, мочевины, ряда ферментов, ионов натрия, калия, кальция, хлора;
-
ОАМ;
-
анализ мочи по Нечипоренко;
-
коагулограммы (показывает скорость сворачивания крови).
Инструментальные обследования
Инструментальным исследования отводится одна из ведущих ролей в диагностике патологий костей различного характера, включая остеогенную саркому. Поэтому всем больным с признаками ее образования обязательно сразу же назначается выполнение рентгенографии области первичного поражения.
Снимки делают в 2-х проекциях, а в отдельных случаях дополняют нестандартными укладками. На рентгене остеосаркому выдает наличие:
-
очага деструкции;
-
игольчатый периостит;
-
«козырек» Кодмана.
При обнаружении этих признаков назначается выполнение мультиспиральной компьютерной томографии (МСКТ) или обычной КТ всей анатомической области поражения с захватом двух ближайших суставов при введении контраста. Метод позволяет максимально детальной визуализировать новообразование и определить его особенности.
Это исследование дополняют магнитно-резонансной томографией (МРТ) с целью:
-
диагностирования и оценки структуры мягкотканного компонента новообразования;
-
определения степени его инвазии в окружающие анатомические структуры;
-
выяснения степени распространенности образования по костномозговому каналу;
-
обнаружения мелких метастазов в пораженной кости, но не связанных с первичной опухолью (skip-mts);
-
уточнения расположения сосудисто-нервного пучка;
-
оценки состояния близлежащих лимфоузлов.
Для выявления отделанных метастазов в других отделах опорно-двигательного аппарата проводят сцинтиграфию костей скелета с использованием изотопа технеция 99. Для обнаружения метастаз в легких назначается их рентгенологическое исследование или же КТ с контрастом. Это позволяет своевременно обнаружить вторичные опухоли и правильно определить стадию остеогенной саркомы. В результате будет правильнее подобрана тактика лечения и прогноз для пациента будет более точным.
При выявлении нарушений в функционировании внутренних органов показаны УЗИ и другие обследования.
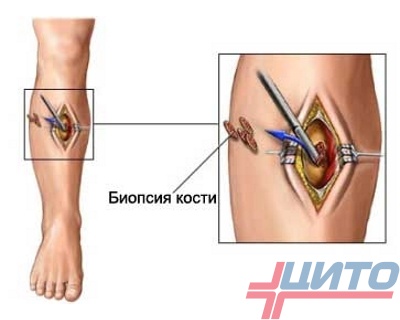
Исследование биоптата опухоли
Биопсия имеет огромное значение в диагностике опухолей. Именно ей принадлежит решающее значение в определении гистологического типа новообразования и подборе адекватного ситуации метода лечения. Она проводится после выполнения всех других исследований и является финальной диагностической процедурой.
Биопсия проводится максимально аккуратно, путем выполнения трепан-биопсии. Важно исключить работу хирургическими инструментами за пределами выбранной области, чтобы минимизировать риск заражения здоровых тканей опухолевыми клетками. При этом выбор места отбора образца осуществляется с учетом вероятного операционного доступа в последующем, так как важно включить зону биопсии в поле удаления.
Участок, из которого будет отбираться образец для гистологического и цитологического исследования, определяется на основании результатов МРТ.
Осложнения при несвоевременном лечении
При отсутствии адекватной терапии остеогенная саркома прогрессирует. В результате увеличения ее размеров наблюдается усиление процессом дегенерации кости, что создает предпосылки для патологических переломов. Резкое снижение прочности приводит к тому, что перелом может случиться даже при отсутствии серьезной механической нагрузки при выполнении рядовых бытовых действий.
Для детей патология опасна также повреждением эпифизарных пластинок, ответственных за процесс роста костей. В результате может наблюдаться отставание пораженной конечности от здоровой, ее деформация. Это не только создает выраженный психологический дискомфорт, но и вызывает физические затруднения.
Заболевание опасно метастатическим поражением других органов, в особенности легких. Это резко ухудшает прогноз и показатели выживаемости. Наличие 3-х и более очагов с диаметром более 5 мм или наличие одного с размерами от 1 см трактуется в качестве точного поражения легких. В таких ситуациях возможно хирургическое удаление вторичных опухолей с помощью торакотомии. Но в случае множественных метастазов, занимающих все сегменты органа, операция не может быть проведена в виду невозможности сохранения достаточного для жизнедеятельности объема легочной ткани.
Кроме того, при несвоевременном лечении образование способно разрастаться до крупных размеров и провоцировать масштабное поражение материнской кости. В подобных ситуациях нередко требуется калечащая операция – ампутация.
Лечение
Тактика лечения остеосаркомы разрабатывается строго индивидуально в прямой зависимости от стадии ее развития, вида и степени злокачественности. В большинстве случаев показана комплексная терапия, включающая:
-
хирургическое вмешательство;
-
химиотерапию комплексом препаратов;
-
симптоматическую медикаментозную терапию с назначением обезболивающих, жаропонижающих препаратов, дезинтоксикационной терапии.
Лучевая терапия малоэффективна из-за низкой чувствительности опухолевых клеток данного вида к ионизирующему излучению.
Операция является обязательным компонентом лечения. От ее проведения могут отказываться только в тех случаях, когда патологический процесс достиг крайней стадии развития, есть множественные метастазы, которые невозможно удалить в полном объеме. В таких случаях хирургическое вмешательство если и проводят, то с паллиативной целью, т. е. для улучшения самочувствия больного. Но выздоровления в такой ситуации не наступает.
При обнаружении в легких единичных метастазов показано их удаление торакотомным доступом в первую очередь. В противном случае хирургическое лечение остеосаркомы не всегда нецелесообразно.
В последнее время ведется работа по разработке таргетной терапии с использованием моноклональных антител, блокирующих рецепторы инсулинового фактора роста и сигнальные пути. Она рассматривается в качестве перспективного направления в лечение рака костей, в том числе данного типа. Большие надежды на этот вид воздействия на опухолевые клетки возлагаются в связи с тем, что остеосаркома чаще всего формируется в периоды активного роста скелета, что сопровождается резким повышением концентрации гормонов роста и инсулинового фактора роста. Исследования показали, что выживаемость клеток остеосаркомы зависит от поступления инсулинового фактора роста извне, при этом они способны экспрессировать чувствительные к нему рецепторы. А потому существует теория, что применение моноклональных тел будет способствовать выздоровлению. Но исследования в этом направлении все еще продолжаются.
Также проводится изучения влияния бисфосфонатов на остеосаркому. Они способны связываться с гидроксиапатитами костной ткани, что провоцирует подавление процессов остеокластической резорбции и помогает контролировать функции остеобластов. Таким образом, соединения этого рода не оказывают непосредственного влияния на рак, но стимулируют апоптоз (программируемая гибель) клеток кости, подавляют синтез цитокинов и оказывают влияние на клеточный цикл, что повышает эффективность других методов лечения. Тем не менее до сих пор основными способами борьбы с остеогенной саркомой остаются полихимиотерапия и оперативное вмешательство.
Химиотерапия
Химиотерапия при остеосаркоме назначается уже со IIА стадии. Она направлена на подавление процессов роста опухоли за счет уничтожение раковых клеток.
Согласно проведенным исследованиям, остеосаркомы наиболее чувствительны к:
-
Доксорубицину;
-
Цисплатину;
-
Метотрексату;
-
высокодозному Ифосфамиду.
При локализованной периостальной или параостальной остеосаркоме полихимиотерапия не показана.
Химиотерапия назначается курсами, длительность которых, как и дозы препаратов определяют индивидуально. Чаще всего чередуют курсы введения Доксорубицина с Цисплатином и курсом Метотрексата. Их использование дополняют медикаментозной сопроводительной терапией, включающей дексаметазон, апрепитант, церукал, ондансетрон, лейковорин, гранисетрон. Эти лекарственные средства способствуют улучшению переносимости химиотерапевтических препаратов. Но в большинстве случаев все равно пациенты страдают от тошноты, рвоты, головных болей, слабости, аллопеции и других побочных эффектов химиотерапии.
Одним из наиболее негативных их свойств является снижение иммунитета, что одновременно способствует лечению злокачественного образования и в то же время приводит к резкому снижению устойчивости организма перед другими факторами внешней среды, включая вирусные, бактериальные и грибковые инфекции. Поэтому больные вынуждены на период лечения резко ограничить социальные контакты, избегать переохлаждения и т. д.
Несколько курсов химиотерапии проводятся до операции. Это называют неоадьювантной химиотерапией. Повторно ее назначают через 1—2 недели после выполнения хирургического вмешательства. Такая химиотерапия называется адьювантной. В ее состав уже включают Ифосфамид.
Органосохраняющие операции
Оперативное вмешательство при удалении злокачественных костных образований выполняется согласно следующим принципам:
-
Широкая резекция с удалением новообразования при сохранении целостности псевдокапсулы в муфте из неизмененных, визуально здоровых тканей. Объем последней до сих пор точно не определен. Многие специалисты сходятся на том, что удалять требуется порядка 3—7 см здоровых тканей. Это затрудняет лечение остеосаркомы у детей в виду особенностей детского телосложения. Потому безопасной границей может считаться резекция 2 см.
-
Радикальная резекция с удалением опухоли полным анатомическим компартментом, в котором она находится. Метод показан при обнаружении обнаружения метастазов в пораженной кости, несвязанных с первичной опухолью (skip-mts).
Другими словами задачей хирурга является радикальное удаление остеосаркомы с захватом здоровых тканей. Это становится профилактикой рецидива.
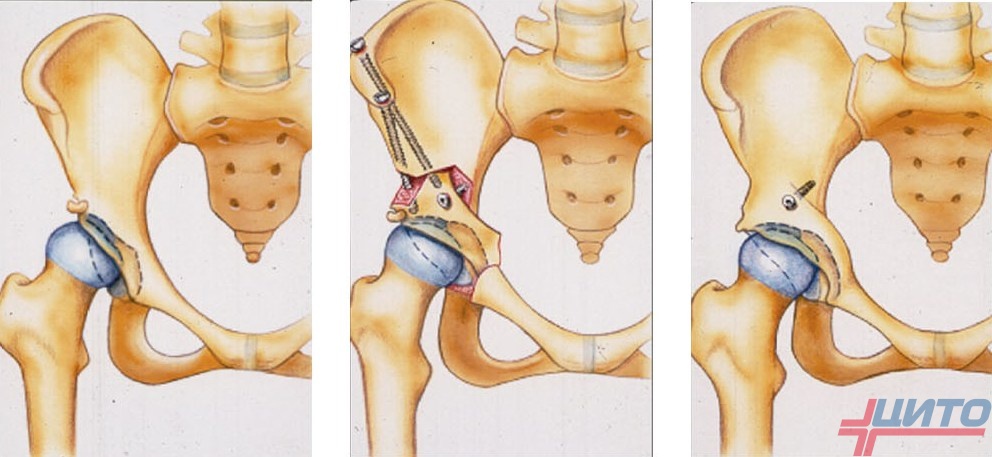
Операции при остеосаркоме преимущественно носят органосохраняющий характер и подразумевают последующее проведение костно-реконструктивных процедур, если она сформировалась в диафизе кости, или эндопротезирование при расположении в метафизе или эпифизе. Чаще всего используется методика сегментарной резекции. Она предполагает распиливание кости по всему поперечнику и удаление ее участка с опухолью.
В последнее время при остеогенной саркоме также разрешено применение краевой резекции. Она подразумевает удаление непосредственно опухоли единым блоком с захватом здоровых тканей, но без создания искусственных переломов. Потому метод может применяться только при небольших размерах образования и достаточной толщине здоровой кости в области поражения.
Органоуносящие операции
Калечащие органоуносящие операции, т. е. ампутацию конечности или экзартикуляцию (вычленение конечности по суставной линии), применяют только в крайних случаях. Они показаны при:
-
гигантских размерах костной опухоли, проросшей в окружающие мягкие ткани вплоть до кожных покровов;
-
поражении новообразованием магистрального сосудисто-нервного пучка, что исключает возможность выполнить реконструкцию кости и сохранить функцию конечности;
-
росте опухоли на фоне выполняющейся на предоперационном этапе полихимиотерапии;
-
экстренных ситуациях, сопровождающихся угрожающими жизни состояниями (распад опухоли, кровотечение, изъязвление).
Пройти консервативное и оперативное лечение остеосаркомы в Москве по ОСМ можно в ЦИТО.
Реконструктивные операции
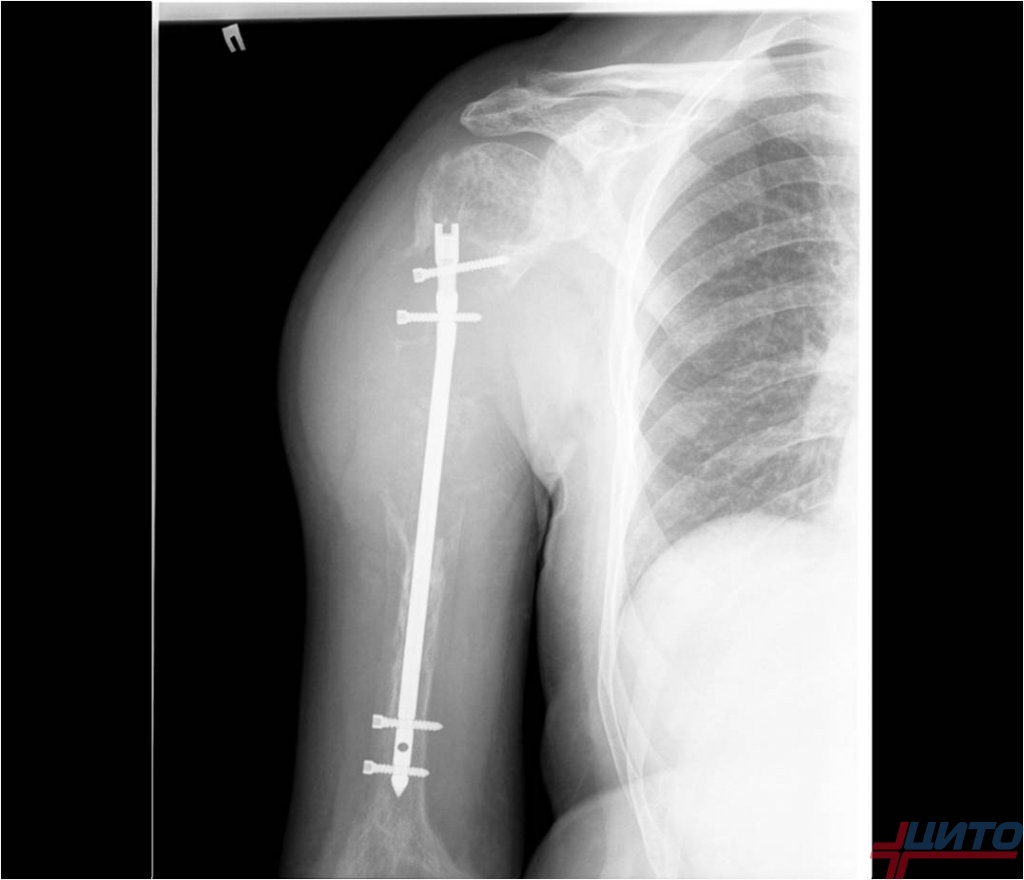
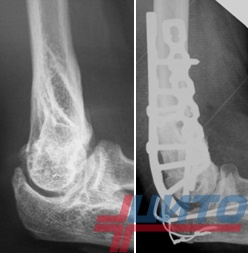
Если заболевание стало причиной удаления сустава, пациентам проводится эндопротезирование. Это наиболее современный и эффективный высокотехнологичный метод, позволяющий восстановить функции конечности практически в полном объеме. Он может применяться, в том числе у детей и подростков. Но если последним устанавливают взрослые эндопротезы, то для детей, не достигших костной зрелости, изготавливаются специальные раздвижные конструкции, что позволяет им «расти» вместе с ребенком.
При наличии возможности хирурги стараются сохранить сустав, а образовавшийся после резекции дефект закрывают с помощью аллотрансплантов (синтетических материалов) или трансплантатами собственной кости пациента. Нередко пластика кости требует использования металлоконтструкций для обеспечения правильного протекания процесса остеосинтеза.
Реабилитация
После проведения любого хирургического вмешательства требуется реабилитация. Ее длительность и характер напрямую зависят от вида проведенной операции, ее объема и способа реконструкции области поражения. В целом всем пациентам показано медленное постепенное увеличение уровня физической нагрузки на прооперированную зону. Она должна быть дозированной, но регулярной. С этой целью назначаются занятия ЛФК, помогающие укрепить весь организм и стимулировать процессы восстановления в зоне проведения хирургического вмешательства.
Длительнее всего реабилитация протекает после эндопротезирования суставов нижних конечностей. Она предполагает несколько последовательных этапов. Первоначально пациентам необходима минимальная нагрузка на прооперированный сустав с планомерным увеличением угла разгибания и сгибания конечности. Это обеспечивает использование специальных аппаратов для пассивной разработки суставов. Целью упражнений является достижение максимального объема движений без задействования костных структур и мышц.
Вторым этапом является постепенное включение в работу мышц и наращивание их активности. Это достигается за счет выполнения различных упражнений под контролем инструктора, ходьбы и увеличения ее продолжительности, работы на специальных тренажерах. Изначально пациентам разрешается ходить на короткие расстояния, используя вспомогательные приспособления. Первоначально применяются ходунки. Впоследствии их заменяют костылями, от которых затем отказываются в пользу палки и, в конце концов, переходят на ходьбу без дополнительной опоры.
Заключительным периодом реабилитации является наращивание мышечной массы.

Всем больным с остеосаркомой после выздоровления требуется диспансерное наблюдение. В течение первых двух лет обязательно проводятся контрольные осмотры онкологом, выполняются КТ пораженной кости и рентген или КТ органов грудной клетки каждые 3 месяца. Раз в год показана сцинтиграфия костей скелета, но УЗИ органов брюшной полости и малого таза, сердца выполняют каждые полгода.
В течение 3-го года после выздоровления консультации онколога, КТ легких и области поражения проводятся раз в 6 месяцев. Ультразвуковые исследования назначаются раз в год.
На 4—5 году однократно выполняются все диагностические мероприятия. При отсутствии признаков рецидива пациента считают выздоровевшим.
Прогноз
Прогноз напрямую зависит от расположения, гистологического типа саркомы и возможности ее полного удаления. Наилучшие результаты наблюдаются при локализованных формах и остеосаркомах, хорошо отвечающих на химиотерапию. В таких случаях выздоровление наблюдается в 70% случаев.

При метастатической форме заболевания с поражением только региональных лимфоузлов 5-летняя выживаемость составляет 66%. Если же метастазы образовались в легких, при условии их полного удаления этот показатель достигает 32—39%. Если такая операция не может быть проведена, этот показатель снижается до 0—2%.
Рецидивы не исключены, но максимально широкая резекция и длительная химиотерапия снижают риск до минимума. Чаще всего они случаются в течение первых двух лет после операции, причем в основном обнаруживаются метастазы в легочной паренхиме. По истечении этого срока вероятность рецидива прогрессивно снижается.
Популярные вопросы
Излечима ли остеосаркома?
Как понять что у тебя остеосаркома?
От чего возникает остеосаркома?
и посетите наше
отделение
127299 г. Москва , ул. Приорова, д 10
ФГБУ Нмиц ТО им. Н. Н. Приорова, отделение детской костной патологии и подростковой ортопедии № 11



