
 127299 г. Москва, ул. Приорова, д 10
127299 г. Москва, ул. Приорова, д 10
Деформация грудной клетки у детей и подростков
Деформации грудной клетки у детей и подростков встречаются примерно у 4% детей и подростков, причем чаще у мальчиков.
Деформации грудной клетки у детей и подростков встречаются примерно у 4% детей и подростков, причем чаще у мальчиков. Они представляют собой изменения формы груди, разные по степени выраженности и характеру. Это вызывает более или менее выраженный, а иногда и грубый эстетический недостаток. Учитывая особенности детской психики, он практически всегда приводит к появлению комплексов и нарушениям социальной адаптации.

Но помимо психологических проблем подобные патологии способны провоцировать серьезные осложнения со стороны органов грудной полости, в частности легких и сердца. Часть деформаций диагностируется еще в раннем возрасте, другие же обнаруживаются позднее, в частности в пубертатном периоде. Некоторые из них не требуют лечения, но большинство все же является показанием для проведения оперативного вмешательства.
Виды и возможные причины
Деформация грудной клетки у ребенка бывает врожденной или приобретенной. Первые встречаются чаще и представлены:
-
воронкообразной деформацией или ВДГК (90% случаев);
-
килевидной деформацией или КДГК (8% ситуаций).
В их развитии предполагается влияние наследственных факторов, вызывающих изменения в развитии костей и хрящей, патологии соединительной ткани. Это провоцирует деформации в хрящевых фрагментах ребер, что и обуславливает искривление грудной клетки в ту или иную сторону.
Преимущественно подобные нарушения обнаруживаются в период активного роста ребенка, т. е. в 5—6, 8—10, 13—15 лет. Они склонны прогрессировать до окончания периода роста скелета, т. е. до 15—17 лет или дольше. Поэтому чем раньше будут обнаружены первые признаки деформации, тем выше вероятность, что она приведет к грубым изменениям и осложнениям.

В зависимости от расположения дефекта относительно центральной оси все деформации разделяют на симметричные и ассиметричные.
Также причины могут крыться в наличии иных пороков развития или врожденных заболеваний. Причины деформации грудной клетки у подростка при отсутствии нарушений ранее способны заключаться в действии внешних факторов, т. е. они являются приобретенными в течении жизни. Хотя иногда врожденные патологии способны впервые проявляться только в пубертатном периоде.
Воронкообразная
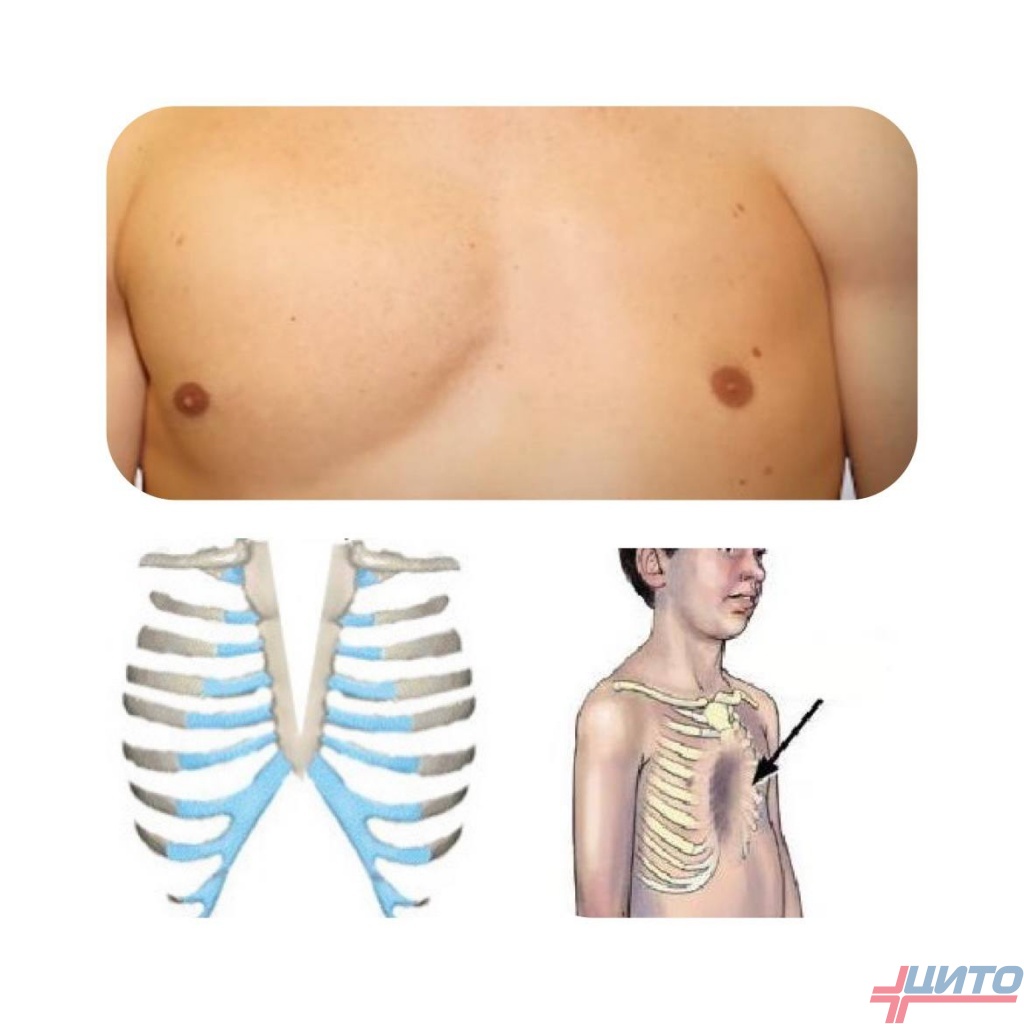
Воронкообразная деформация грудной клетки у детей и подростков – самый распространенный вариант. Она заключается в западении грудины и передних отделов ребер разнообразной конфигурации и на разную глубину. На основании чего выделяют следующие морфологические варианты:
-
чаша – локальное, в основном симметричное западение, преимущественно локализованное в нижней части грудины;
-
блюдце – обширное вдавление вдоль всей передней поверхности грудной клетки, способное быть как симметричным, так и ассиметричным;
-
поперечный тип – впадина в большей степени растянута в горизонтальном направление и локализована ниже грудины;
-
эксцентричный тип – вдавление расположено в стороне от центральной линии и всегда является ассиметричным;
-
Гранд-Каньон – впадина напоминает глубокий канал, гораздо чаще других приводит к осложнениям.
Причины развития еще доподлинно неизвестны, хотя предполагается наследственная природа (у 25% больных близкие родственники страдают от аналогичных проблем). Часто она выявляется у детей с синдромом Морфана, дизрафическим статусом, нейрофиброматозом. Признаки патологии часто обнаруживаются сразу после рождения ребенка, а затем склонны прогрессировать с развитием разной степени тяжести отклонений в функционировании дыхательной и сердечно-сосудистой системы.
На фоне прогрессирования ВДГК наблюдается нарушение анатомических взаимоотношений в грудинно-реберном комплексе, что приводит к кардио-легочным отклонениям разной степени.

Со стороны сердечно-сосудистой системы частыми спутниками ВДГК становятся:
-
сдвиг и поворот сердца относительно продольной оси;
-
развитие пролапса митрального клапана;
-
расширение корня аорты.
Это вызывает боли в груди и обуславливает снижение уровня физической активности. Поэтому при подобном нарушении обязательно проводится ЭКГ. Но у детей школьного возраста, в том числе у части подростков, не всегда оно позволяет обнаружить зависимость между тяжестью деформации и изменениями на кардиограмме. Но по мере взросления и усугубления тяжести ВДГК они проявляются все отчетливее, а также наблюдается появление и нарастание соответствующей симптоматики.
Со стороны легких ВДГК способна провоцировать:
-
снижение ЖЕЛ;
-
падение МВЛ;
-
увеличение минутного объема вентиляции;
-
рост потребления кислорода в минуту.
Все это сопровождается затруднениями дыхания, отыдшкой. Их интенсивность зависит от степени деформации. Причем в тяжелых случаях одышка может беспокоить больных даже вне физической активности.
Сегодня разработано несколько методик расчета степени деформации. Одной из наиболее удобных и точных считается диагностика на основании грудинно-позвоночного индекса Гижицкой. Он рассчитывается как отношение самого меньшего размера ретростернального пространства от задней поверхности грудины до передней поверхности тел позвонков, межпозвонковых дисков, к максимальному. На основании этого выделяют:
-
1 степень – индекс равен 0,7 или более. Такая воронкообразная деформация грудной клетки у подростков или детей более раннего возраста считается компенсированной. При ней не наблюдается серьезных косметических дефектов и симптомов нарушений сердечной или легочной функции.
-
2 степень – 0,7—0,5. Это более серьезная форма патологии, которую еще называют субкомпенсированной. При ней уже отчетливо прослеживается изменение грудной клетки, а при физических нагрузках появляется одышка, тахикардия.
-
3 степень – менее 0,5. Это наиболее тяжелая, декомпенсированная стадия. При ней у больного наблюдается не только грубое искривление груди, но и выраженная одышка, тахикардия даже в спокойном состоянии.
Килевидная
Килевидная деформация грудной клетки у детей и подростков – искривление в переднем направлении грудины и соединяющихся с ней ребер, в результате чего она приобретает форму выступающего вперед киля. Это в основном сопряжено с формированием эстетического недостатка, но почти никогда не оказывает влияния на работу внутренних органов.
КДГК может быть:
-
нижней или хондрогладиоларной – дефект расположен на уровне нижней или средней трети грудины;
-
верхней или хондроманубриальной – киль находится в верхней трети грудины.
-
латеральной или односторонней – дефект смещен в сторону от срединной линии;
-
реактивной – в основном становится осложнением операции по устранению ВДГК.
Чаще всего встречаются первые два типа КДГК.
Чаще обнаруживается килевидная деформация грудной клетки у подростков, поскольку в раннем возрасте изменения незаметны для невооруженного глаза. Но по ходу взросления ребенка они прогрессируют, особенно в периоды быстрого роста.

Таким образом, обычно выраженные дефекты являются следствием незамеченных или игнорируемых изменений в раннем школьном возрасте. Одной из причин формирования КДГК может выступать рахит. Сегодня это заболевание встречается редко, благодаря ранней диагностике и активной профилактике. Но все же на фоне дефицита витамина D в растущем организме ребенка происходит снижение минеральной плотности костей, что и вызывает искривление грудной клетки с образованием выпирающего киля.
Тем не менее нередко встречаются семейные случаи, что позволяет подозревать наследственную природу и развитие килевидной деформации вследствие сверхроста ребер.
Другие виды врожденных деформаций
Деформация может быть вызвана другими пороками развития и болезнями. Но, к счастью, они встречаются достаточно редко. Поэтому их общая доля в структуре всех деформаций грудной клетки у подростков и детей составляет порядка 2%. В их числе:
-
Синдром Поланда – отсутствие обеих грудных мышц, молочных желез, гипоплазия или отсутствие 1-го или нескольких ребер. Это нарушает анатомию и вызывает вторичное искажение формы груди. Чаще всего нарушения развития наблюдаются справа.
-
Врожденная расщелина грудины – в большинстве случаев наблюдается в верхнем отделе грудины или же в зоне рукоятки. Если присутствует неполная расщелина, то зачастую нижняя треть и мечевидный отросток сохраняются. В любом случае данный порок развития сопряжен с выраженным эстетическим недостатком, но так же измененная грудина не способна в полной мере обеспечить защитную функцию, так как крупные кровеносные сосуды, часть сердца оказываются расположены прямо под подкожно-жировой клетчаткой, весьма тонкой в данной области. Это создает серьезную угрозу жизни ребенка.
-
Синдром Куррарино-Сильвермана – сложные деформации грудины и позвоночника, обусловленные слишком преждевременным закрытием зон роста грудины. Поэтому она останавливается в развитии раньше, чем это должно происходить в норме. По мере взросления ребенка отмечается меньший размер грудины, кифотическая и кифосколиотическая деформация позвоночника. Это сопровождается многоплоскостной углообразная деформация тела грудины и всего грудинно-реберного комплекса. Впоследствии развивается комбинированный килевороночный вариант деформации. Нередко это сопряжено с врожденными пороками сердца.
-
Изолированные деформации ребер –могут быть простыми (при аномалиях развития 1-го или двух ребер в виде удвоения, расщепления, слияния) или же сложными с вовлечением 3 и более ребер.
Приобретенные деформации
Причины деформации грудной клетки у ребенка приобретенного типа кроются в воздействии внешних факторов. Самыми распространенными из них являются:
-
нежелательные или неизбежные последствия операций, затрагивающих костно-хрящевой каркас и органы средостения, легкие, диафрагму, сердечную сумку;
-
травмы;
-
системные заболевания, сопровождающиеся метаболическими, эндокринными нарушениями;
-
воспалительные процессы, в числе которых инфекционные заболевания бронхолегочной системы, костной ткани (остеомиелит, туберкулез и пр.);
-
опухоли различной природы, расположенные в грудине, ребрах, органах грудной полости и спинном мозге.
В подобных ситуациях грудная клетка способна приобретать ладьевидную, бочкообразную конфигурацию. Также выделяют кифосколиотическую приобретенную деформацию, обусловленную кифотическим и сколиотическим искривлением позвоночного столба, их сочетанием.

Диагностика
Деформации грудной клетки часто видно невооруженным глазом. Их впервые замечают либо родители, либо врачи различных профилей при проведении обследования по другим поводам. В результате пациентов с признаками подобных нарушений направляют на рентген или КТ грудной клетки.
Эти методы дают точное понимание об особенностях строения всех костных, а КТ и хрящевых структур исследуемой области: грудины, ребер, позвоночника. Также результаты рентгена позволяют определить индекс Гижицкой и, соответственно, вычислить степень деформации. По данным КТ возможно рассчитать индекс Галлера по отношению расстояния между внутренней частью ребер к размеру просвета между грудиной и позвоночника в области ее максимального западения внутрь.
При вогнутых типах деформации, в частности воронкообразной, для оценки состояния дыхательной функции, работы сердечной мышцы проводятся:
-
ЭКГ;
-
УЗИ сердца;
-
спирография.

Лечение
Лечение деформации грудной клетки у ребенка консервативными путями практически безрезультатно, поскольку невозможно эффективно воздействовать на механизм ее развития. Поэтому основным способом коррекции имеющегося нарушения является хирургическое вмешательство. Оно назначается при:
-
серьезных косметических недостатках, смущающих ребенка;
-
наличии признаков изменений в функционировании внутренних органов;
-
тенденции к быстрому прогрессированию изменений;
-
деформациях 2—3 степени.
До момента его проведения пациентам назначаются дыхательная и лечебная гимнастика (ЛФК), рекомендуются спортивные занятия. Но подобные методы способны лишь укрепить мышцы и улучшить осанку, что уменьшает влияние на кардио-легочную систему, но не останавливает дальнейшее усугубление деформации и тем более не корректирует ее.
Но если ранее хирургические вмешательства на грудной клетке требовали широкого операционного доступа, то сегодня в арсенале торакальных хирургов множество малоинвазивных техник. С их помощью удается добиться не менее выраженного результата, но с выполнением всех необходимых манипуляций через разрезы длиной 3—4 см. Это позволяет не только снизить кровопотерю и степень травматизации тканей, но и сократить, а также существенно облегчить реабилитационный период, избежать образования обезображивающих длинных рубцов.

Поэтому в большинстве случаев госпитализация после операций требуется не более чем на неделю. Более того, малоинвазивные операции не требуют существенных ограничений в восстановительном периоде. Уже на 2-е сутки большинству пациентов разрешается ходить. После выписки из стационара показаны ЛФК, дыхательная гимнастика, а в дальнейшем плавание и прочие физические нагрузки, способствующие укреплению мышечного корсета.
Операция при воронкообразной деформации
Сегодня существует более 100 модификаций торакопластических операций, благодаря которым корректируется ВДГК. Они могут подразумевать применение:
-
стабилизирующих наружных конструкций;
-
внутренних металлических фиксаторов;
-
костных трансплантатов.
Также разработаны способы оперативной коррекции ВДКГ без применения специальных фиксаторов.
Все хирургические вмешательства, способные проводиться в подобных случаях, делят на радикальные и паллиативные. Первые позволяют максимально полно устранить дефект передней грудной стенки, вторые же призваны лишь внешне замаскировать его с помощью эндопротезов.
Поэтому как лечить деформацию грудной клетки у ребенка в конкретном случае выбирает торакальный хирург, основываясь на ее степени, характере сопутствующих заболеваний, возрасте больного и других факторах.

Практически все операции такого рода включают 2 этапа:
-
мобилизация грудинно-реберного комплекса;
-
стабилизацию в корригированном положении.
Они не проводятся детям младше 6 лет при отсутствии серьезных показаний к обратному.
Операции при килевидной деформации
Поскольку КДГК не сопряжена с осложнениями со стороны легких или сердца, ее коррекция выполняется преимущественно по эстетическим показаниям. Ранее были предпринятые попытки исправить дефект с помощью давящих корсетов. Но они не дали ожидаемого результата. Поэтому лечение деформации грудной клетки у подростков такого типа так же проводиться исключительно хирургическим путем.
Сегодня для этой цели может выполняться:
-
торакопластика, подразумевающая резекцию деформированных реберных хрящей;
-
корригирующая остеотомия грудины;
-
стабилизация грудинно-реберного комплекса в анатомически правильном положении.

Операции при пороках развития
При деформации грудной клетки на фоне синдрома Поланда в основном используются различные варианты реберных трансплантатов, взятых их других костей пациента. Иногда это дополняют перемещением широчайшей мышцы спины в позицию большой грудной мышцы.
Если нарушение обусловлено врожденной расщелиной грудины, при наличии возможности хирургическое лечение стараются провести как можно раньше. Это важно, так как отсутствие надежной защиты передней поверхности сердца и магистральных сосудов создает угрозу летального исхода при случайном падении или другом незначительном механическом воздействии на грудь. Поэтому чаще всего операция проводится еще на первом году жизни ребенка. В таком случае она заключается в сшивании по средней линии частей грудины. Если же до 1 года выполнить хирургическое вмешательство не удалось, то уже будет показана торакопластика. В ходе нее расщепленные части грудины частично иссекаются, а затем сшиваются. Это дополняется парастернальной косой хондротомией, что позволяет придать грудине больший размер и максимально приближенную к анатомически правильной форму, что минимизирует риск механического сдавливания внутренних органов.
Хирургическое лечение комбинированной деформации грудной клетки проводится редко, поскольку это часто дополняется пороками развития сердца, почек и других внутренних органов. При решении устранять дефект это осуществляется путем резекции деформированных реберных хрящей по обеим сторонам тела с дополнением операции поперечной клиновидной стернотомией. Для фиксации анатомических структур в максимально приближенном к норме положении используются титановые импланты.

Таким образом, в том, как исправить деформацию грудной клетки у подростка нет других вариантов, кроме оперативного пути. Но хирургическое вмешательство требуется не всегда, хотя при недовольстве собственной внешностью оно может быть выполнено даже без серьезных медицинских показаний. Подобное особенно важно для подростков, поскольку малейшие отклонения от нормы во внешнем виде способы вызывать психологические расстройства разной степени тяжести. При этом операция по исправлению деформации позволит избавиться от дефекта и не ощущать собственного отличия от окружающих. Но при выраженных изменениях хирургическое вмешательство обязательно, поскольку помогает устранить давление на внутренние органы и избежать развития нарушений с их стороны или же улучшить их функцию, если отклонения от нормы уже возникли.
Популярные вопросы
Деформация грудной клетки у ребенка 3 года
и посетите наше
отделение
127299 г. Москва , ул. Приорова, д 10
ФГБУ Нмиц ТО им. Н. Н. Приорова, отделение детской костной патологии и подростковой ортопедии № 11



