
 127299 г. Москва, ул. Приорова, д 10
127299 г. Москва, ул. Приорова, д 10
Хронический гематогенный остеомиелит
Хронический гематогенный остеомиелит – многолетний воспалительный процесс в кости, затрагивающий все ее структурные компоненты, включая надкостницу, губчатое и компактное вещество, костный мозг. В течение болезни наблюдаются периоды ремиссии и обострений. Чаще всего страдают длинные трубчатые кости скелета: плечевые, бедренные, берцовые. Но поражаться способны любые другие, в частности кости таза, грудина и пр.
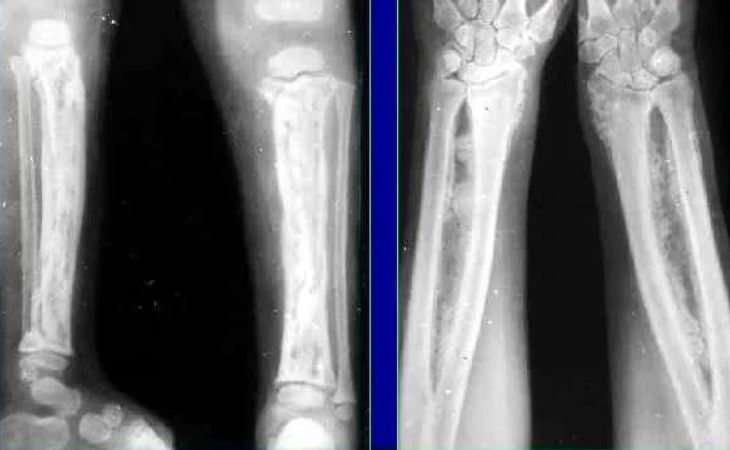
В большинстве случаев заболевание является осложнением острого гематогенного остеомиелита, хотя так же встречается первично хроническая форма. Для патологии типично разрушение кости и формирование так называемых секвестров.
Порядка 10—30% случаев острого гематогенного остеомиелита заканчивается хронизацией процесса.
Чаще патология встречается у взрослых, но также возможно развитие хронического гематогенного остеомиелита у детей. При этом он представляет серьезную опасность для жизни и здоровья больных любого возраста, так как способен приводить к развитию таких серьезных осложнений, как амилоидоз, гнойный артрит, флегмона, деформации костей разной степени тяжести, гнойное поражение внутренних органов и сепсис. Поэтому важно как можно раньше провести диагностику и лечение.
Симптомы и признаки
В течение болезни различают периоды ремиссии, когда симптомы хронического гематогенного остеомиелита отсутствуют, и обострения. Последние проявляются аналогичными острому остеомиелиту признаками, но их выраженность, в особенности, интоксикации, слабее.
Обострение заболевания сопровождается:
- появлением или усилением болей;
-
повышением температуры тела;
-
развитием отечности мягких тканей;
-
покраснением кожи и повышением местной температуры (в проекции области поражения ткани на ощупь более горячие, чем на других участках конечности);
-
слабостью, болью в мышцах, ломотой в суставах.
Важно при появлении характерных признаков хронического гематогенного остеомиелита как можно скорее обратиться к травматологу-ортопеду. В противном случае существует угроза распространения патологического процесса на окружающие ткани и развития смертельно опасного сепсиса.
Если на этом этапе больной не получает адекватного лечения, возникает риск образования пароксизмальной флегмоны или повторного открытия свища. В последнем случае выраженность местных симптомов снижается, а самочувствие пациента немного улучшается. Это обусловлено выведением гнойных масс из очага поражения и, соответственно, уменьшением их давления на окружающие ткани. Вместе с гноем через свищ выходят костные секвестры.
Иногда признаки хронического гематогенного остеомиелита отсутствуют, т. е. заболевание протекает в бессимптомной форме. Это представляет наибольшую опасность.
В фазе ремиссии симптомы исчезают или как минимум существенно уменьшаются, хотя из свища продолжает отделяться гной. Со временем он может закрываться, что приводит к повторному обострению. Продолжительность ремиссии может быть абсолютно разной и колебаться от пары недель до нескольких лет.
Продолжительное течение воспаления крайне отрицательно сказывается на состоянии пораженной конечности. Присутствующая в кости полость создает предпосылки для искривления или укорочения конечности, ухудшения ее функции, образования ложного сустава и пр. Наличие свища, из которого постоянно отходит гной, негативно сказывается на психологическом состоянии больных и накладывает ряд ограничений.

Причины
В большинстве случаев причины хронического гематогенного остеомиелита кроются в перенесении ранее инфекции, которая с током крови проникла в костный мозг, спровоцировав острый остеомиелит. При не соответствующем ситуации лечении он провоцирует остеонекроз (отмирание кости). Погибший участок со временем отторгается, а в костной ткани формируется секвестр, становящийся очагом дремлющей инфекции.
Нередко это сочетается с наличием гнойных свищей, берущих начало от остеомиелитической полости и выходящих на поверхность тела. Это с одной стороны облегчает течение заболевания (избытки гноя выводятся из тела), но из-за притупления симптоматики способствует хронизации процесса. При закрытии свищевого хода давление внутри нарастает, что провоцирует обострение патологии.
Переход острой формы в хроническую происходит в течение 3—6 недель.
Чаще всего хронический остеомиелит развивается у людей, имеющих тяжелые соматические заболевания, истощенных или ослабленных. Так, его возникновению способствует неполноценное питание, перенесение серьезной инфекции, иммунодефицитные состояния и др.
Тем не менее выделяют и так называемую первично хроническую форму гематогенного остеомиелита, которую относят к числу атипичных форм заболевания. О ее наличии говорят в случае изначального развития вялотекущего воспалительного процесса с маловыраженными периодически возникающими болями в зоне поражения и преобладанием признаков склероза в костной ткани. Это сопровождается повышением температуры тела до субфебрильных значений и незначительной слабостью.
Первично хроническая форма гематогенного остеомиелита может протекать в следующих формах:
-
Абсцесс Броди – в области эпифиза или метафиза кости формируется округлая полость с маловыраженным склеротическим ободком и наличием признаков склероза окружающих зон. Клинически это сопровождается типичными для хронического остеомиелита местными симптомами, но боли склонны набирать силу по ночам и при изменениях погодных условий.
-
Склерозирующий остеомиелит Гарре – патологический процесс локализуется в диафизе кости с образованием мелких очагов ее разряжения и признаками выраженного склероза костномозгового канала большой протяженности. Диафиз веретенообразно утолщен. Для этой формы типично подострое начало без возникновения сильных болей и повышения температуры. Но со временем боли набирают выраженность, склонны усиливаться по ночам и приводить к снижению функции пораженной конечности. Так же при склерозирующем остеомиелите Гарре редко отмечается образование флегмон и свищей.
-
Альбуминозный остеомиелит Оллье – сопровождается образованием в зоне поражения экссудата, который по своим свойствам и составу во многом сходен с в норме присутствующей в суставах синовиальной жидкостью. При лабораторных исследованиях в ней иногда удается обнаружить возбудителя инфекции. Клинически заболевание проявляется болезненностью мягких тканей в проекции области поражения, которая часто преобладает над другими симптомами. На рентгеновских снимках обращают на себя внимание признаки активно протекающего в кортикальном слое кости репаративного процесса.
Диагностика
Диагностика хронического гематогенного остеомиелита, за исключением первично хронической формы, обычно осуществляется быстро, так как ранее уже ставился диагноз «острый гематогенный остеомиелит». Ортопед-травматолог проводит осмотр больного, выясняет характер имеющихся жалоб и при наличии характерных симптомов заболевания сразу же назначает обзорную рентгенографию. Это позволяет объективно оценить:
-
характер имеющихся структурных изменений;
-
выраженность и степень распространенности патологического процесса.
Рекомендовано так же проведение мультиспиральной КТ. Этот метод имеет более широкие возможности, чем классический рентген. С его помощью можно более детально оценить возникшие в кости изменения. Это имеет особенное значение при тяжелых обширных поражениях, в частности грудины, тазовых костей.
Основными рентгенологическими признаками, указывающими на хронический гнойный процесс в кости, являются:
-
периостит (объем и вид периостальных наслоений зависит от давности и тяжести течения гнойного процесса);
-
остеопороз и остеонекроз;
-
утолщение и деформация пораженной кости;
-
перекрытие костномозгового канала;
-
образование секвестров различных типов.
КТ при хроническом гематогенном остеомиелите – обязательный этап диагностики.
Если у больного присутствует свищ, ему показано проведение фистулографии. Это исследование позволяет точно определить направление движения свищевого хода, степень его извитости и отдаленности от очага поражения. Также с ее помощью оценивают объем полости и наличие сообщения между поверхностью тела и секвестром. Дополнительно для более глубокого исследования мягких тканей может проводиться МРТ.
Лечение
Основным методом лечения хронического гематогенного остеомиелита является хирургическое вмешательство. Его тактика разрабатывается в индивидуальном порядке на основании данных, полученных при рентгенологическом исследовании, КТ и фистулографии, а также с учетом анатомических особенностей пораженной кости, возраста больного, характера имеющихся сопутствующих заболеваний и пр.
Операция направлена на резекцию нежизнеспособных участков кости, удаление имеющихся секвестров, присутствующих в них грануляций, свищевых ходов, дренирование образовавшейся полости. При обширных поражениях показано выполнение костной пластики. Для ее проведения используются мышцы на сосудистой ножке, фрагменты собственных хрящей и костей больного или же кровяные сгустки с антибиотиками.
При развитии осложнений, в частности образовании ложных суставов, тяжелых деформациях конечности, требуется выполнение более сложной операции. В таких случаях она может заключаться в проведении остеотомии, резекции кости, причем не только с признаками некроза, но и за границей зоны поражения, и т. д.
Наличие рубцов и деструктивных изменений в окружающих кость мягких тканей становится дополнительной сложностью при проведении оперативного вмешательства и увеличивают его объем.
Хирургическое вмешательство не проводится в фазе обострения. Поэтому ему обязательно предшествует консервативная терапия. Ее основными задачами является уничтожение патогенной микрофлоры, подавление воспалительного процесса и дезинтоксикация организма. Поэтому пациентам назначаются:
-
антибиотики;
-
промывания растворами антисептиков;
-
иммуностимуляторы;
-
обезболивающие;
-
кортикостероиды;
-
сосудорасширяющие средства.
Консервативную терапию продолжают и после проведения оперативного вмешательства. Дополнительно в ходе реабилитации проводится физиотерапевтическое лечение. Оно ускоряет течение обменных процессов, способствует уменьшению воспаления и ускоряет процессы восстановления организма.
Изолированно консервативная терапия проводится только при невозможности выполнить операцию в требующемся объеме в связи с наличием абсолютных противопоказаний или же отказом самого больного.
Таким образом, патология представляет серьезную опасность для жизни и здоровья больных. При этом ее лечение до сих пор остается одним из наиболее сложных вопросов в гнойной хирургии. Успех принятых мер напрямую зависит от быстроты обращения пациента за медицинской помощью и адекватности проводимого лечения. При этом сегодня наиболее эффективным методом, позволяющим добиться полного выздоровления в большинстве случаев, является операция. Но при давнем воспалении ситуация осложняется трофическими изменениями в мягких тканях и выраженной дистрофией кости, что в сочетании с ухудшением местного кровоснабжения ухудшает прогноз.
и посетите наше
отделение
127299 г. Москва , ул. Приорова, д 10
ФГБУ Нмиц ТО им. Н. Н. Приорова, отделение детской костной патологии и подростковой ортопедии № 11



